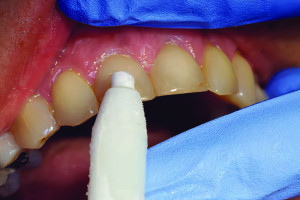
По общему мнению, апикальный периодонтит развивается вслед за полным некрозом пульпы. Это убеждение основано на (1) теории сдавления пульпы из-за резкого увеличения внутрипульпарного давления внутри пульповой камеры при воспалении, которое вызывает коллапс венул и прекращение кровотока; и (2) исследовании животных и человека, после которого пришли к выводу, что неинфицированная некротизированная пульпа, преднамеренно девитализованная или случайно травмированная, как правило, неспособна вызвать периапикальное воспаление, если только она не инфицирована. Однако, если витальная пульпа подвергается заражению, например, вследствие кариеса, периапикальное воспаление может развиться даже при пульпа воспалена, но витальная ткань все еще присутствует в апикальной части корневого канала. Большая часть информации, относящейся к патогистологии апикального перидонтита, получена при анализе у человека давних хронических очагов, вызванных кариесом, или на основе исследований, с определенными временными рамками развития апикального периодонтита, вызванного искусственной инфекцией корневых каналов у животных. В этих случаях момент перехода от пульпита к апикальному периодонтиту не фиксировался. Фактически было показано, что апикальный периодонтит является прямым продолжением пульпита в периапикальных тканях до полного некроза пульпы, вызванного инфекцией корневых каналов (рис.15-2). Например, Ковачевич и коллеги изучали переход от пульпита к апикальному периодонтиту, изучая зубы собак при намеренном вскрытии пульпы, и наблюдали, что пульпит переходил в острый апикальный периодонтит. Точно так же Кимберли и Байерс продемонстрировали, что периапикальные изменения, включая прорастание нервных волокон, появились через 3 - 5 недель после установления необратимого пульпита при поражениях пульпы у животных. Ямасаки и его коллеги, Сташенко и коллеги также показали, что периапикальные воспалительные инфильтраты, увеличенное число остеокластов и резорбция кости были очевидны задолго до полного некроза пульпы, при этом жизненно важная ткань пульпы все еще присутствовала в апикальной части корневого канала. Биологическая основа этих наблюдений, по-видимому, зависит от апикального развития пульпарной инфекции/воспаления, приводящего к диффузии многих воспалительных медиаторов, провоспалительных цитокинов, хемокинов и бактериальных токсинов в периапикальную область до полного некроза пульпы.
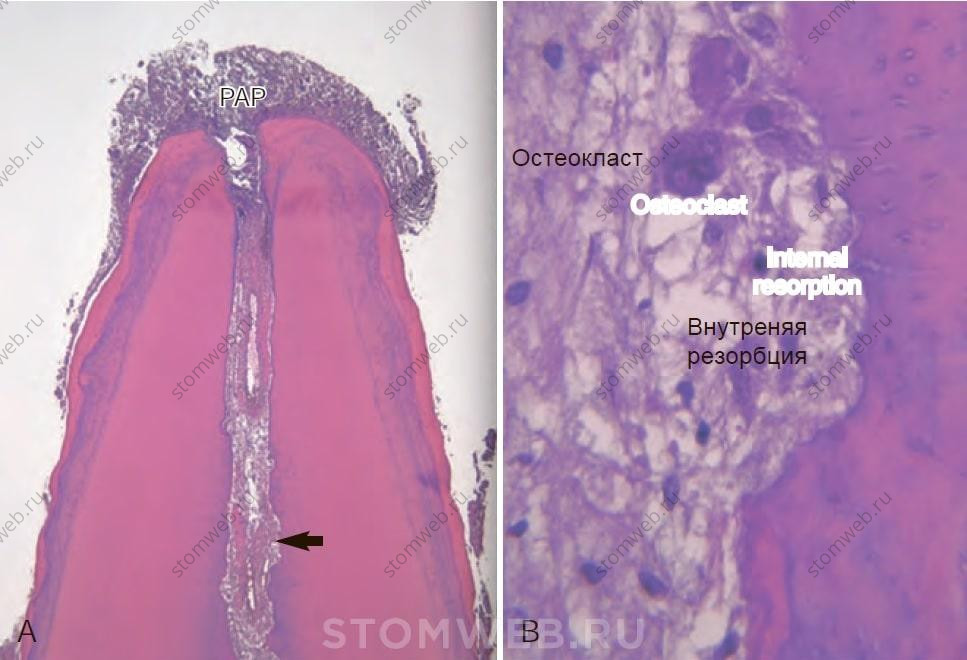
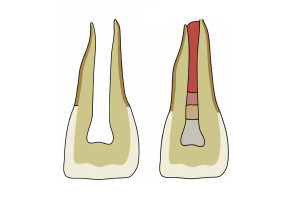
Рис. 15-2 A, Воспаление пульпы в апикальной части корневого канале распространяется в периапикальные ткани (H & E, увеличение: × 100). B, стрелка в (A). Большее увеличение ткани пульпы в апикальной части корневого канала в A. Ткань пульпы витальна, но инфильтрирована клетками хронического воспаления. Обратите внимание на резорбцию стенки канала и многоядерные клетки (увеличение H & E: × 200). (Любезно предоставлено доктором Доменико Рикуччи, Рим, Италия).
PAP - persistent apical periodontitis (хронический апикальный периодонтит)
Развитие острого апикального периодонтита во многом отражает врожденную иммунную систему и является первой линией активной защиты от раздражителей из корневого канала. Острый апикальный перидонтит является непосредственной защитной реакцией на раздражители и не требует специфичности и памяти. Характерные особенности острого апикального периодонтита сходны с типичными острыми воспалительными реакциями и состоят из вазодилатации, повышенной проницаемости сосудов и трансмиграции лейкоцитов из кровеносных сосудов в периваскулярное пространство тканей. Положительной стороной острого воспаления являются (1) инфильтрация лейкоцитами поврежденной ткани до фагоцитоза и уничтожение микробных агентов; (2) накопление и активация гуморальных факторов, таких как иммуноглобулины, факторы комплемента и белки плазмы в поврежденной ткани, для привлечения большего количества нейтрофилов и макрофагов; и (3) нейтрализация или деградация токсинов бактерий и их вредных продуктов метаболизма.