Поражение биологической ширины осложненным кариесом, травмой зуба, эндодонтической перфорацией или поддесневым ортопедическим препарирование м может привести к серьезным последствиям для краевого пародонта и его гомеостаза. Проблема, связанная с биологической шириной, в большей мере основана на работе Gargiulo и его коллег, которые обследовали здоровый пародонт (исследование на трупах) и обнаружили следующие среднестатистические вертикальные значения: соединительнотканное прикрепление 1.07 мм, эпителиальное прикрепление 0.97 мм, глубина борозды 0.69 мм. Аналогично этому Vacek с коллегами отметили среднестатистические вертикальные размеры приблизительно в 2 мм между гребнем альвеолярной кости и дном десневой борозды; они написали, что биологическая ширина бывает размером 0.75 мм у некоторых людей и 4.30 мм у других.
Tal с коллегами и Günay с коллегами высказали мнение о том, что края реставрации, расположенные ближе чем на 2 мм к уровню альвеолярной кости, приводят к воспалению десны и последующей убыли соединительной ткани и высоты альвеолярной кости, клинически визуализируемой в качестве рецессии или углубления пародонтальных карманов. Как следствие, Ingber с коллегами и Padbury с коллегами заключили, что между краями реставрации и гребнем альвеолярной кости должно быть минимальное вертикальное расстояние в 3 мм.
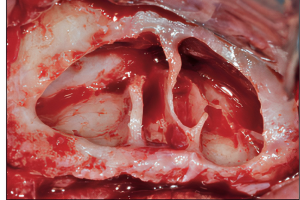
Различные методы лечения для сохранения биологической ширины у зубов с переломами коронок и корней и для создания подходящего феррула описаны в литературе. Традиционный метод лечения осложненного коронко-корневого перелома – удлинение коронки с помощью резекции кости. Другие терапевтические варианты: ортодонтическая экструзия, удаление зуба и замена его на несъемный мостовидный протез или на внутрикостный имплантат, и хирургическая экструзия фрагмента корня.
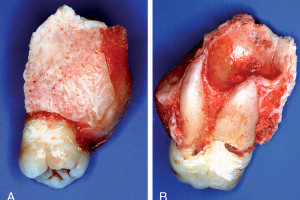
В 1978 Tegsjö с коллегами впервые разработали метод внутриальальвеолярной трансплантации зуба, которая также упоминается, как хирургическая экструзия зубов, сломанных при травме. Хирургическая манипуляция была основана на биологических характеристиках реплантации зуба после вывиха. Этот метод позволил обследовать корень непосредственно, способствуя более качественному методу выбора лечения и вращению фрагмента корня. Основной принцип экструзии зуба – перемещение пораженной области выше уровня десны, предоставление места для восстановления биологической ширины. Это одноэтапная процедура, безопасная, простая и менее трудоемкая для зубов с горизонтальными и косыми перломами корня у шейки зуба. Это помогает сохранить интактность зубного ряда, сохраняя эстетическую и жевательную эффективность.