Верхнечелюстной синус-лифтинг является неотъемлемой составляющей предортопедического хирургического лечения с момента его первой презентации Tatum в 1976 году и первой публикации Boyne и James в 1980 году. На сегодняшний день данная методика является наиболее предпочитаемой и предсказуемой техникой костной аугментации. Высокий уровень предсказуемости был подтвержден двумя способами. Итоговые показатели клинического успеха и интеграции имплантатов, как сообщается в обзорах, основанных на фактических данных, оказались чрезвычайно высокими. Кроме того, осложнения случаются редко, а те, которые возникают во время и после операции, как правило, локальны и легко устраняются.
Следует отметить, что большинство осложнений происходит из-за некорректной предоперационной диагностики. Наличие предшествовавшей патологии верхнечелюстных пазух, а также их анатомическая вариативность являются факторами, которые следует учитывать при планировании хирургического лечения в индивидуальном порядке.
Перечень возможных интраоперационных осложнений данной операции весьма велик. Но также важно понимать, что относительная частота этих осложнений довольно мала, и значительная их часть возникает в результате хирургических сложностей во время самой операции. Например, из-за сложной анатомии (в случае тонкой мембраны, неполных, толстых или выпуклых перегородок пазухи, при наличии септ и больших кист) или выбора менее предсказуемых методик лечения, некорректной предоперационной общей или локальной диагностики, врачебных ошибок.
Zijderveld и соавторы сообщают, что из 100 случаев синус-лифтинга частота интраоперационных осложнений составила 11%, представленных перфорацией мембраны пазухи, и 2% кровотечений. В недавнем исследовании, проведенном Stacchi и соавт., сообщалось о частоте перфораций мембраны в 20,1% и о частоте кровотечений в 0,4% без упоминания каких-либо иных осложнений. Вне всякого сомнения, наиболее частым интраоперационным осложнением является перфорация мембраны Шнейдера. Другие менее распространенные осложнения представлены кровотечением, повреждением нервов, перфорацией или разрывом вестибулярного лоскута, перфорацией медиальной стенки пазухи, повреждением нижней стенки орбиты, переломом альвеолярного гребня, непреднамеренной пластикой носового хода, обструкцией соустьев, повреждением соседних зубов и неадекватным размещением графта.
Перфорация мембраны пазухи
Этиология и частота
Перфорация мембраны Шнейдера является наиболее частым интраоперационным осложнением при синус-лифтинге. Сообщаемая в литературе частота осложнений варьирует от 8,6% до 56% в зависимости от различных применяемых хирургических методик. В случае использования ротационных инструментов большинство опытных хирургов-стоматологов оценивают вероятность перфораций примерно в 20-25%. В ретроспективных исследованиях компьютерных томографий (КТ), проведенных на кафедре пародонтологии и имплантологии Нью-Йоркского университета, было выявлено, что вероятность перфораций связана с толщиной Шнейдоровой мембраны и, в меньшей степени, с наличием верхнечелюстных перегородок. Данный показатель составил 41% при толщине мембраны менее 1,5 мм и 16,6% при толщине более или равной 1,5 мм. В независимом исследовании 136 операций синус-лифтинга частота перфораций составила 44,2% при наличии септ и 35,7% при их отсутствии. Недавняя классификация перегородок верхнечелюстных пазух, проведенная Irinakis и соавт., продемонстрировала, что наличие на предоперационных конусно-лучевых КТ (КЛКТ) септ, препятствующих операции синус-лифтинга, в значительной степени влияло на возникновение интраоперационных перфораций Шнейдеровой мембраны.
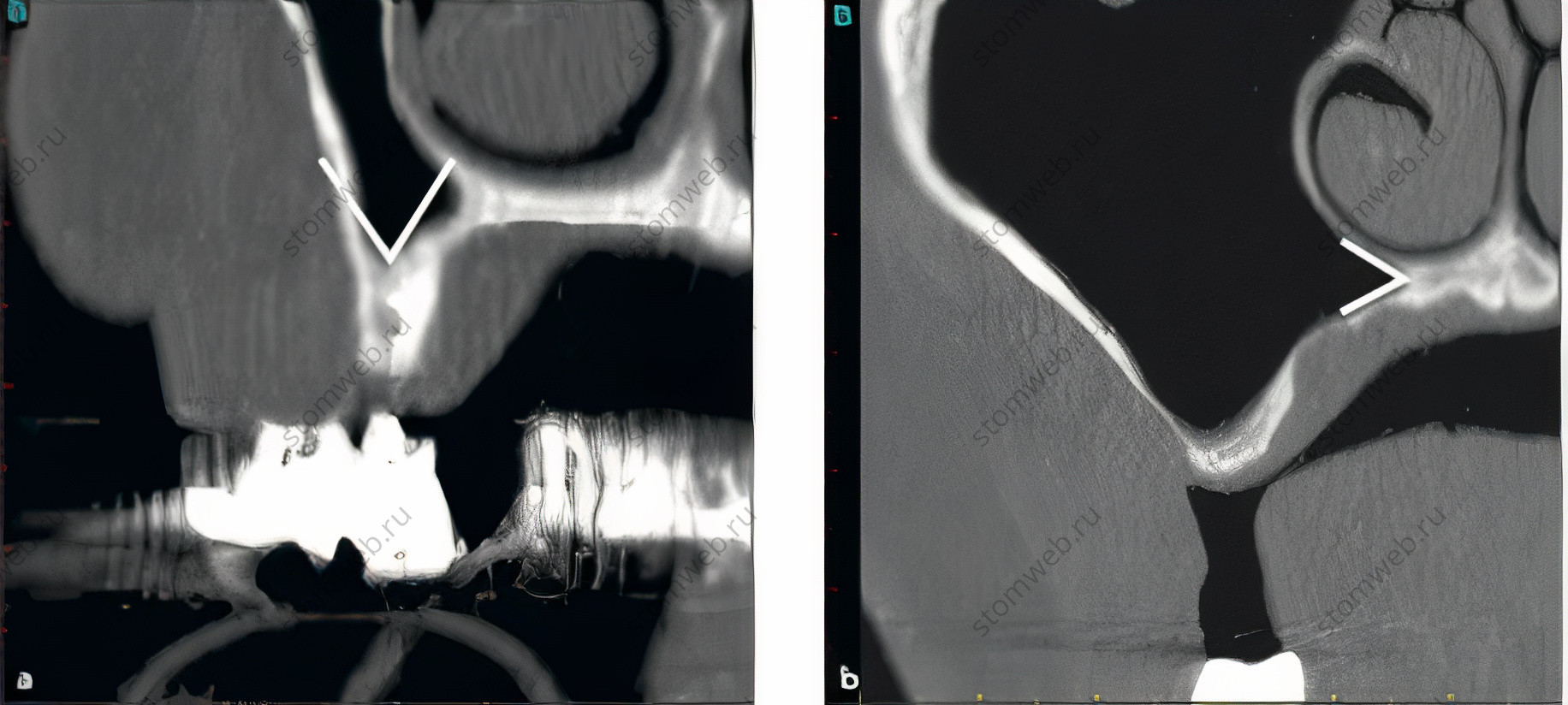 Рис 1 (а) Острый угол дна верхнечелюстной пазухи в переднем отделе. (b) Острый угол в небно-носовом углублении, образованном медиальной стенкой и альвеолярным гребнем.
Рис 1 (а) Острый угол дна верхнечелюстной пазухи в переднем отделе. (b) Острый угол в небно-носовом углублении, образованном медиальной стенкой и альвеолярным гребнем.
В ретроспективном КТ исследовании, проведенном Cho и соавт., также было выявлено, что частота перфораций связана с шириной пазухи, а если точнее, то с углом, образуемым медиальной и латеральной стенками дна пазухи. Данный показатель составил 62,5% в случае узкого переднего отдела пазухи (угол < 30°), 28,6% при более широкой средней ее части (угол от 30° до 60°) и 0% при самой широкой – задней части (угол > 60°) (Рис 1а). Недавнее КТ исследование, проведенное Chan и соавт., выявило еще один угол, образованный в месте соединения альвеолярного гребня с медиальной стенкой пазухи. Этот угол определяет форму небно-носового углубления, и его также необходимо учитывать при синус-лифтинге, проводимом в направлении от медиальной стенки (Рис 1b). Если этот угол острый и расположен примерно в 10 мм от дна пазухи (область, в которой наиболее вероятно будет размещен графт), необходимо контролировать положение инструмента, а точнее его прямой контакт с поверхностью кости для избежания защемления, растяжения и разрыва Шнейдеровой мембраны.
Любая из перечисленных манипуляций, необходимых при синус-лифтинге, может поставить под угрозу целостность мембраны:
• Отслаивание лоскута (в области тонкого гребня, при латеральном доступе или через ранее имеющееся ороантральное сообщение, представленное только мягкими тканями)
• Подготовка латерального окна (в частности, ротационными инструментами)
• Отслаивание мембраны пазухи ручными инструментами (при узких пазухах, острых углах, тонкой мембране и вблизи септ)
• Размещение графта (при чрезмерном давлении на мобилизованную мембрану)
Профилактика
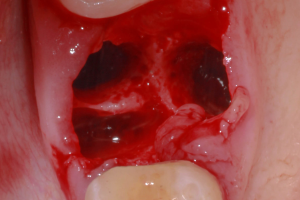
Для сведения вероятности перфораций мембраны верхнечелюстной пазухи к минимуму необходимо владеть доскональным знанием ее трехмерной (3D) анатомии. КТ-снимок информирует о толщине мембраны, гребня, боковых стенок пазухи и наличии разрывов в них, о ширине пазухи, наклоне ее передней стенки, о наличии, размере и расположении септ, а также о состоянии слизистой синуса и проходимости остиомеатального комплекса. Данный анализ также может указывать на необходимость предварительного лечения во избежание таких осложнений, как послеоперационный синусит и инфицирование. На Рисунке 2 показан дефект латеральной стенки пазухи, образовавшийся при неудачном отслаивании мембраны. Также возможно создание дефектов альвеолярного гребня и боковых стенок пазухи при удалении зубов (Рис 3). Образование локального дефекта возможно и при агрессивном полнослойном отслаивании лоскута. В подобной ситуации расщепление лоскута в данном участке позволит избежать разрыва мембраны пазухи. Следует отметить, что по периметру имеющегося дефекта возможны множественные спайки с надкостницей и соединительной тканью мембраны. В таком случае рекомендуется резецировать оставшуюся после отслаивания расщепленного лоскута ткань в области дефекта и создать окно несколько большего размера, где это возможно, с помощью пьезохирургического аппарата, тем самым выполнить отслаивание мембраны с меньшим ее повреждением, избегая спаек вокруг предыдущей антростомы.
Владение трёхмерными данными о наличии, расположении и анатомической форме каких-либо септ также способствует определению наилучшего доступа к антростоме с возможностью облегчения отслаивания мембраны. С первого взгляда септу можно принять за гребень, пересекающий дно пазухи, но обычно она продолжается как ость, достигая своего наивысшего уровня у медиальной стенки. Трёхмерную конфигурацию септ можно визуализировать на последовательных аксиальных срезах в апи-коронарном направлении (Рис 4). Перегородки (септы) могут быть довольно обширными, но их можно обойти при корректном доступе (Рис 5). Также септы могут быть множественными (4% случаев) (Рис 6). В редких случаях перегородка может быть достаточно высокой, настолько, что может разделять пазуху, по крайней мере, на уровне планируемой аугментации, на два самостоятельных этажа (Рис 8с).
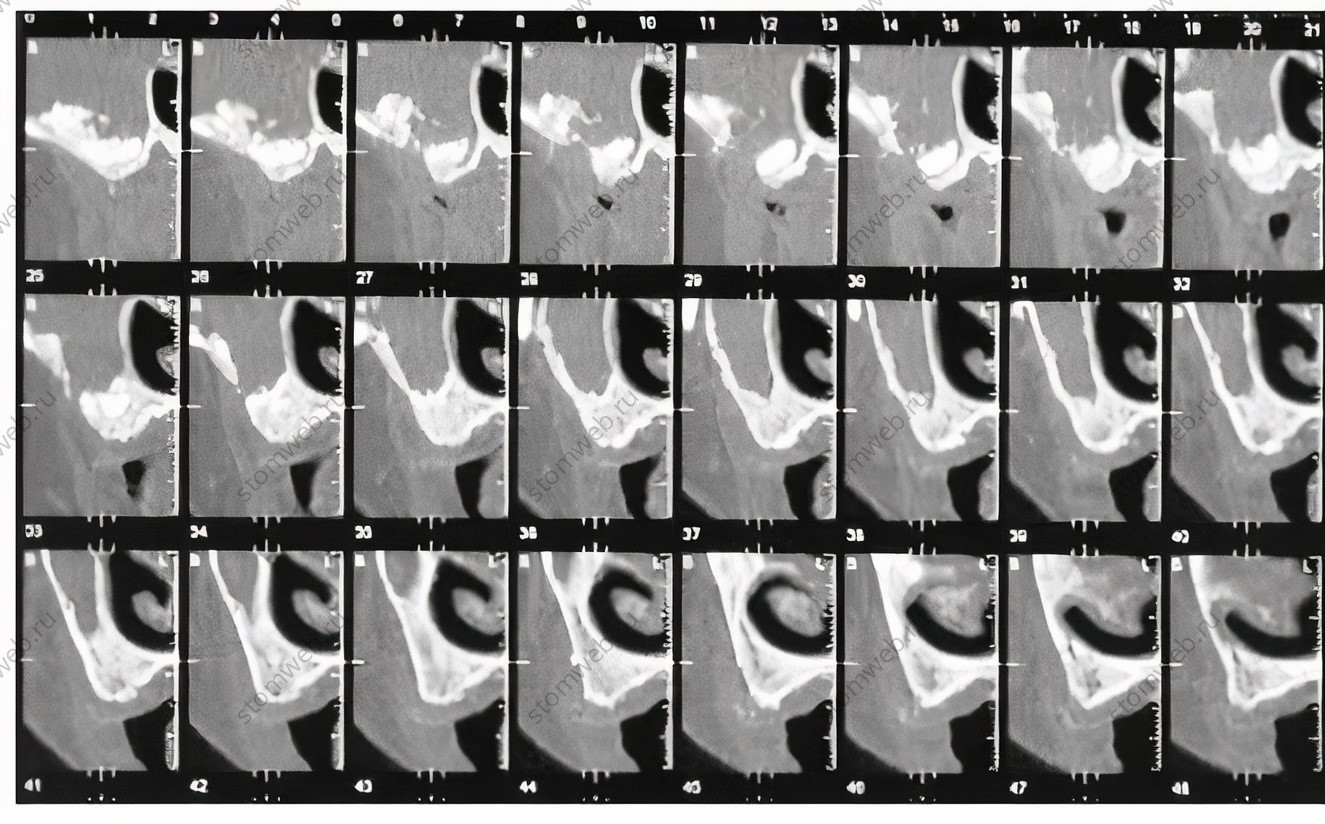 Рис 2. Дефект латеральной стенки после неудачного синус-лифтинга.
Рис 2. Дефект латеральной стенки после неудачного синус-лифтинга.
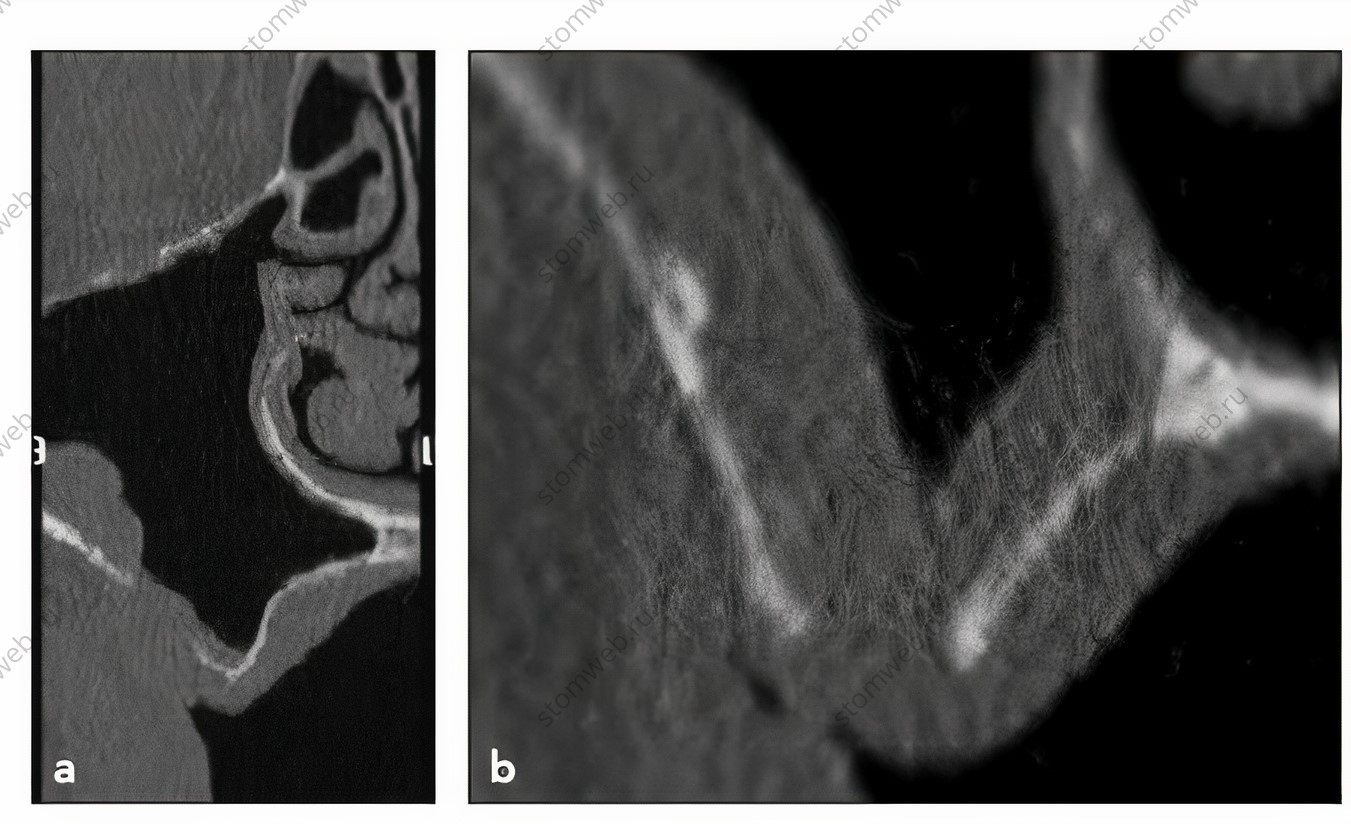 Рис 3 (а) Поперечный срез КТ, на котором виден дефект боковой стенки. Обратите внимание на острый угол в небно-носовом углублении. (b) Поперечный срез КТ, на котором виден дефект альвеолярного гребня после удаления зубов и зажившее ороантральное сообщение.
Рис 3 (а) Поперечный срез КТ, на котором виден дефект боковой стенки. Обратите внимание на острый угол в небно-носовом углублении. (b) Поперечный срез КТ, на котором виден дефект альвеолярного гребня после удаления зубов и зажившее ороантральное сообщение.
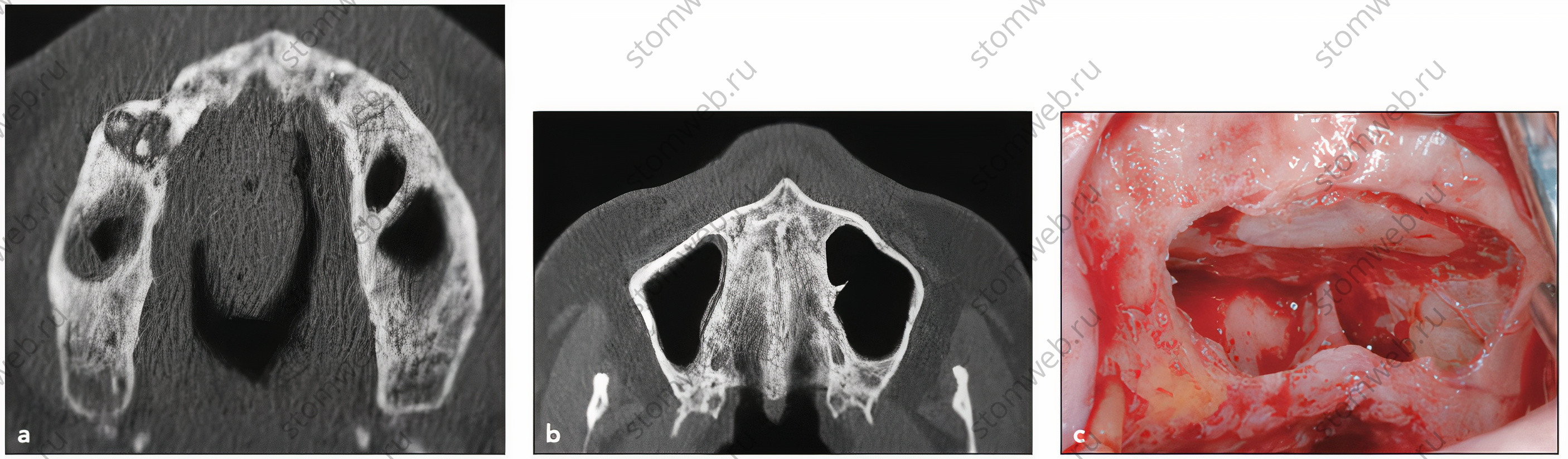 Рис 4 (а) Аксиальная проекция септы на КЛКТ вблизи дна пазухи. (b) Аксиальная проекция той же перегородки более коронарно. Обратите внимание на гребень на левой медиальной стенке. (с) Внешний вид септы.
Рис 4 (а) Аксиальная проекция септы на КЛКТ вблизи дна пазухи. (b) Аксиальная проекция той же перегородки более коронарно. Обратите внимание на гребень на левой медиальной стенке. (с) Внешний вид септы.
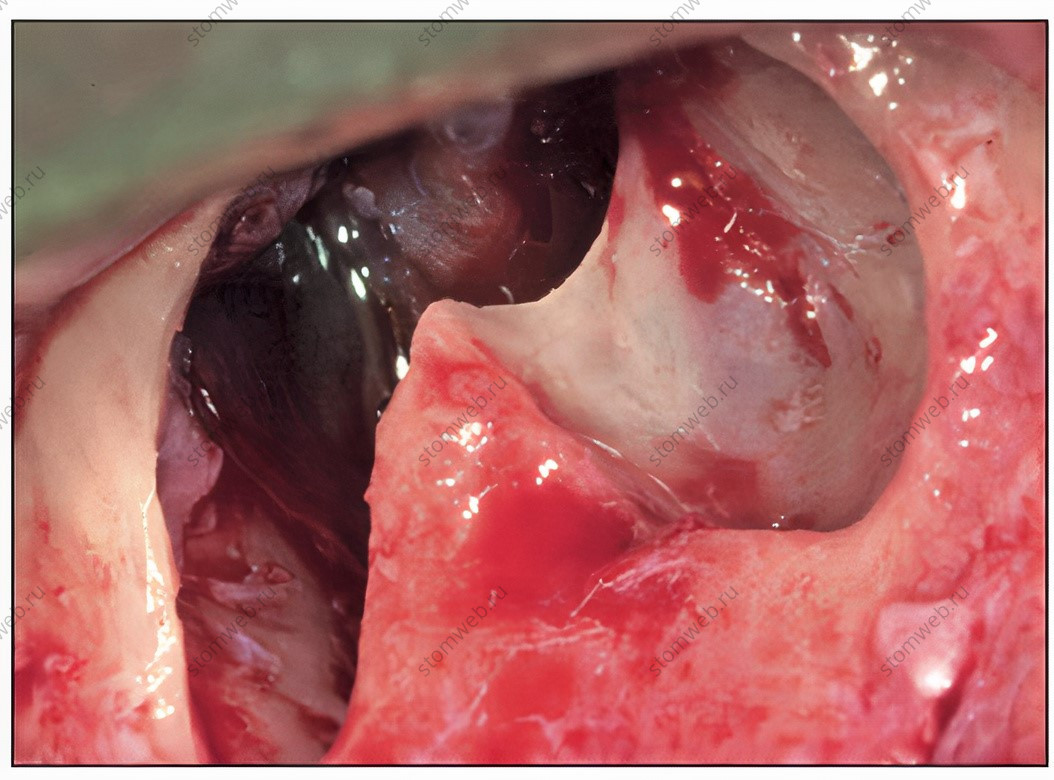 Рис 5 Исключительно широкая септа.
Рис 5 Исключительно широкая септа.
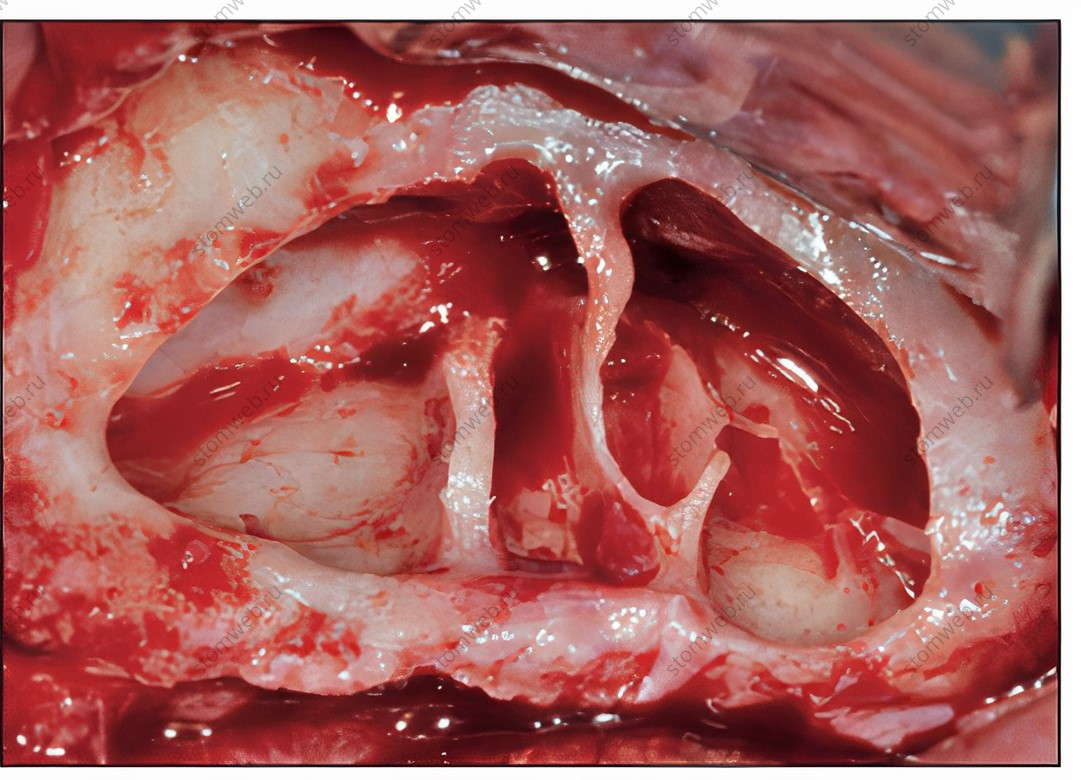 Рис 6 Множественные септы.
Рис 6 Множественные септы.
Хороший доступ и визуализация пазухи значительно упрощают поднятие мембраны. Возможность безопасного осуществления данной манипуляции врачом зависит от расположения и размера латерального окна. Расположение окна в участке, обеспечивающем наилучший доступ к областям, где наклон инструмента и, следовательно, мобилизация мембраны затруднены, оказывает значительное влияние на возможность хирурга располагать ручные инструменты в непосредственном контакте с костной тканью. Изменение угла наклона инструментов необходимо для прохождения по дну пазухи и вверх по передней и медиальной ее стенкам. Передняя часть пазухи может быть очень узкой, что требует хорошей координации и визуализации для предотвращения непреднамеренней перфорации мембраны. Многие опытные хирурги-стоматологи считают, что идеальное расположение латерального окна находится на 3 мм выше дна пазухи и на 3 мм дистальнее наклонной поверхности передней стенки, что позволяет осуществить контролируемую элевацию мембраны, постоянно удерживая ручные инструменты (кюреты) на поверхности кости (Рис 7). Zijderveld и соавт. описывают 11 случаев перфораций, 5 из которых произошли в области септ, а 4 были созданы при мобилизации мембраны кпереди при недостаточной визуализации. При большой протяженности наклонной передней стенки может потребоваться форма латерального окна, отличающаяся от традиционной овальной или прямоугольной формы. В таком случае оно может быть трапециевидной формы, при этом верхняя граница создаваемого окна должна быть длиннее и располагаться кпереди, в отличие от нижней границы, всегда держась в 3мм от передней стенки пазухи. При этом переднюю стенку пазухи можно оценивать как продолжение дна пазухи, и наиболее предсказуемый метод достичь мобилизации мембраны — это следовать по дну в передне-верхнем направлении.
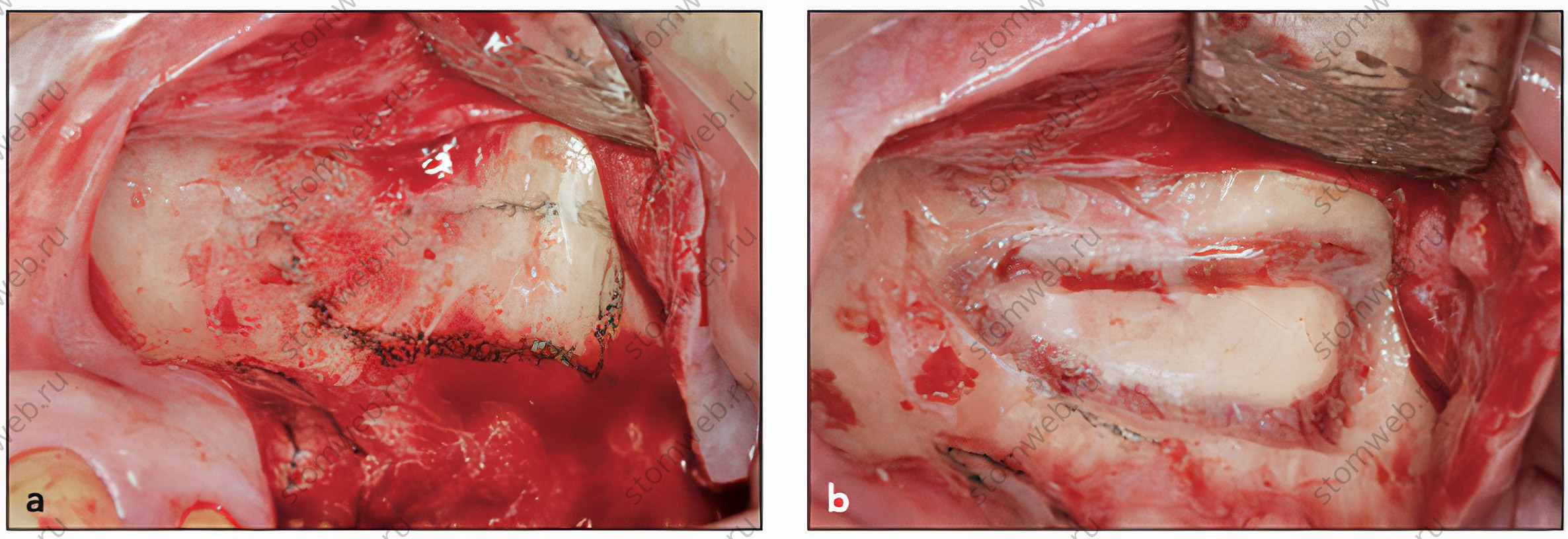 Рис 7 (а) Трапециевидный дизайн латерального окна в направлении к передней стенке. (b) Процесс создания окна (остеотомия)
Рис 7 (а) Трапециевидный дизайн латерального окна в направлении к передней стенке. (b) Процесс создания окна (остеотомия)
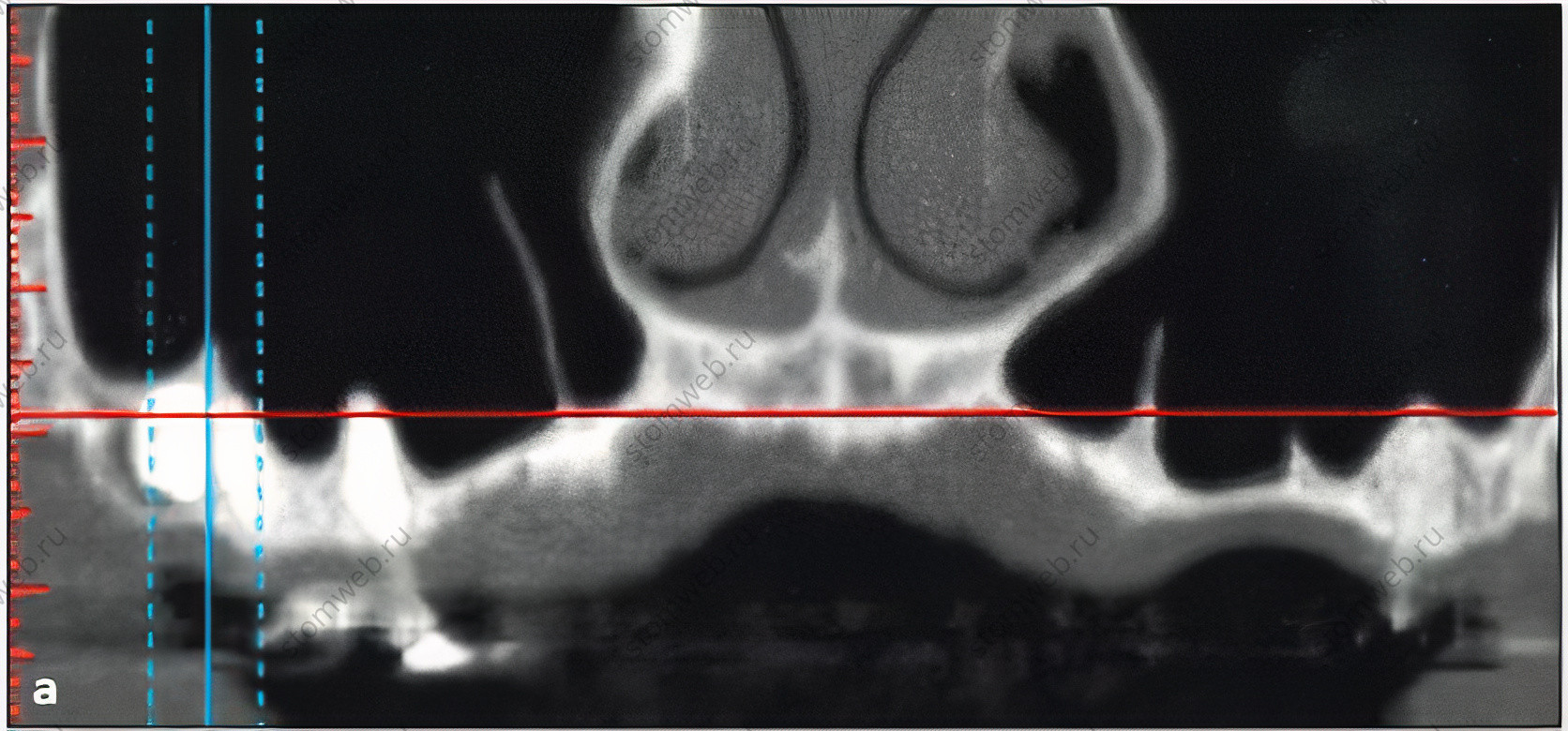
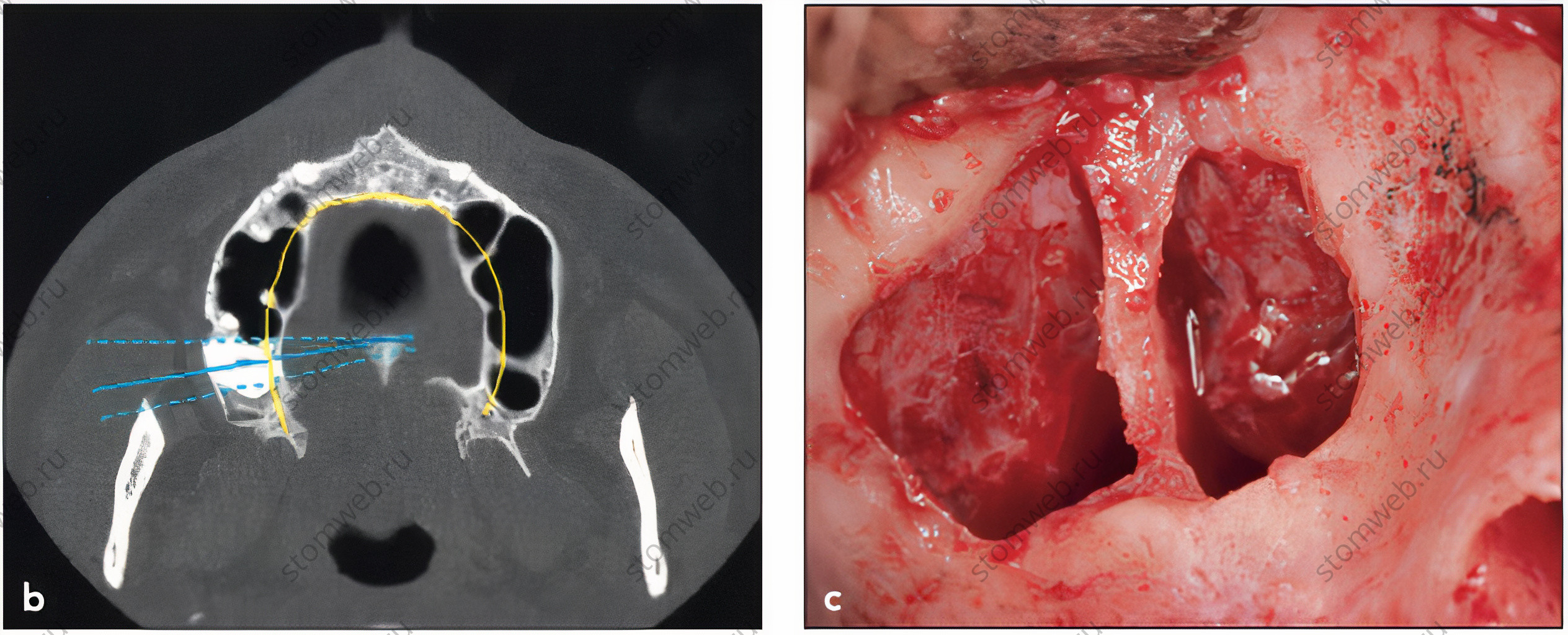 Рис 8 (а) Панорамный реформат КЛКТ, на котором видны множественные септы. (b) Аксиальная проекция, визуализирующая 16ти мм высоту передней перегородки. (с) Дизайн окна, обнажающий септу для отслаивания мембраны.
Рис 8 (а) Панорамный реформат КЛКТ, на котором видны множественные септы. (b) Аксиальная проекция, визуализирующая 16ти мм высоту передней перегородки. (с) Дизайн окна, обнажающий септу для отслаивания мембраны.