Микрохирургия — это малоинвазивная манипуляция, выполняемая с увеличением (призматические лупы или операционный микроскоп), микроинструментами и точными техниками, направленная на наименьшую травму тканей и сопоставление краёв раны для регенерации первичным натяжением (стык в стык). Она основана на строгих протоколах, где первоначальные микроразрезы и все последующие этапы строго следуют эстетическому хирургическому планированию.
Микроразрезы
Микроразрез является наиболее важным техническим этапом в микрохирургии.
Полулунный микроразрез через основание сосочка
Целями полулунных разрезов являются обеспечение доступа к поддесневым тканям, сохранение целостности сосочков, создание пространства для прохождения игл и обеспечение точного сопоставления лоскутов без образования избытка ткани.
Полулунные микроразрезы выполняются скальпелем Кастровьехо и лезвием из углеродистой стали, при этом лезвие располагается под углом 90 градусов к поверхности ткани (Рис. 1). Глубина проникновения лезвия у основания сосочка не достигает 1 мм и не касается надкостницы. Эти микроразрезы делятся на корональные (корональные полулунные микроразрезы) и апикальные (апикальные полулунные микроразрезы) (Рис. 2). Корональный полулунный микроразрез определяет положение трансплантата на идеальном уровне покрытия корня/имплантата, выбранном согласно предоперационному эстетическому планированию. Апикальный полулунный микроразрез связан с коронарным смещением лоскута. То есть чем дальше от коронального полулунного микроразреза располагается апикальный микроразрез, тем сильнее можно сместить лоскут коронарно в соответствии с глубиной дефекта.

Рис. 1 (а) Правильная ручка скальпеля Кастровьехо обеспечивает формирование оптимального угла в области начальных микроразрезов.

Рис. 1 (b) Для проведения начального микроразреза лезвие скальпеля Кастровьехо располагают под углом 90 градусов к поверхности сосочка.
В случае симметричных смежных дефектов корональный и апикальный полулунные микроразрезы параллельны и расположены друг от друга на таком расстоянии, на котором лоскут необходимо сместить коронально (Рис. 2b). При асимметричных смежных дефектах корональный полулунный микроразрез также формируется в соответствии с оптимальным положением трансплантата, в то время как апикальный полулунный микроразрез располагается от коронального в соответствии с глубиной дефекта. В этом случае апикальный полулунный микроразрез находится дальше всего от коронального полулунного микроразреза в самой глубокой части рецессии (Рис. 2c и 2e). Таким образом, мы можем компенсировать потребность в большем питании трансплантата на поверхности корня/имплантата. При симметричных и асимметричных дефектах трансплантат может быть полностью перекрыт лоскутом (Рис. 2d) или частично обнажен (Рис. 2f), при условии, что большая часть его поверхности получает двойное питание от надкостницы и внутренней части лоскута.
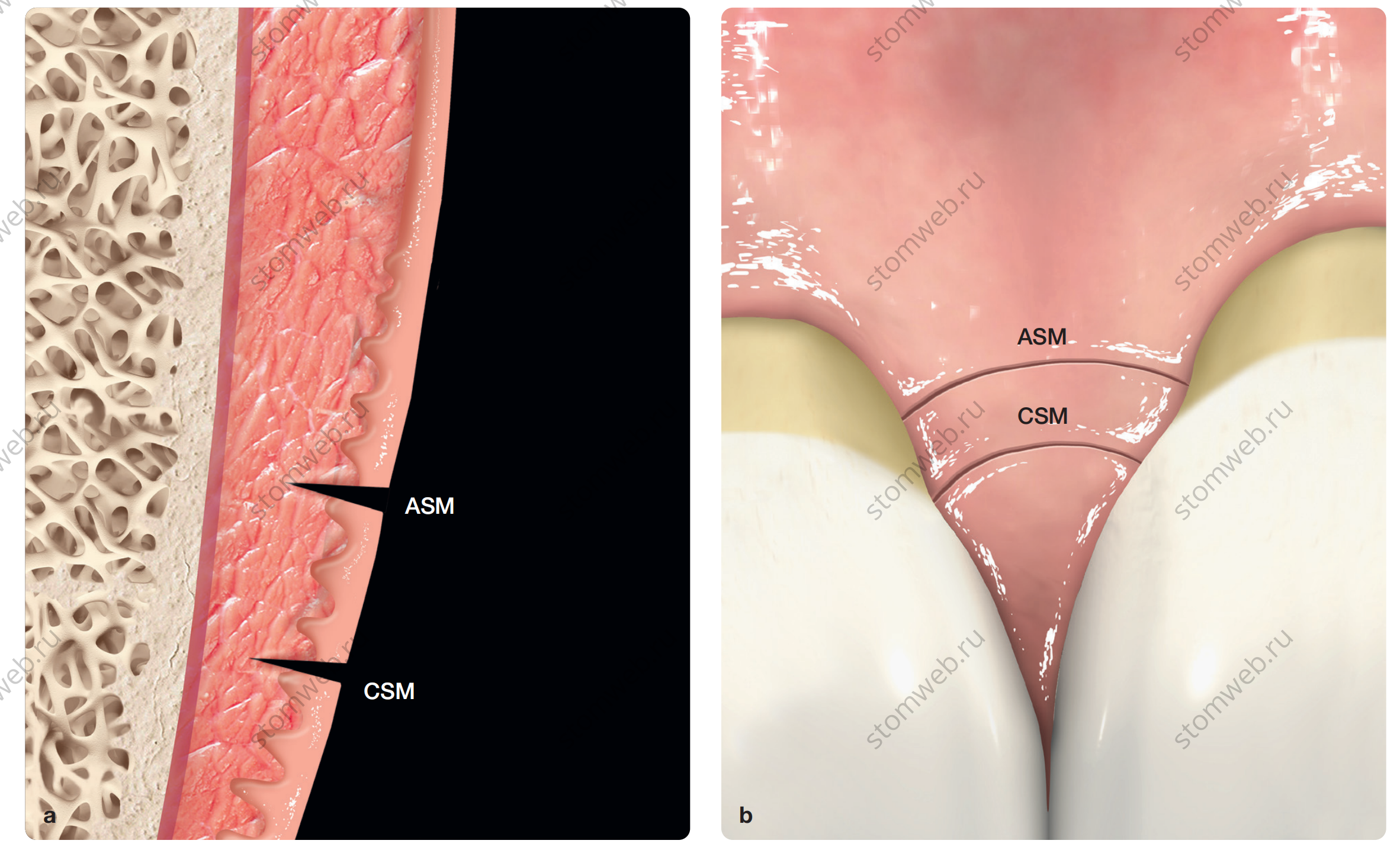
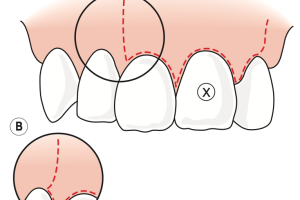
Рис. 2 (а) Сагиттальный срез сосочка, на котором видны корональный и апикальный полулунные микроразрезы, перпендикулярные поверхности ткани и не достигающие надкостницы. (b) Параллельные полулунные микроразрезы в области симметричных смежных дефектов.

Рис. 2 (c) Микроразрезы в области асимметричных смежных дефектов, где апикальный полулунный микроразрез находится дальше от коронального полулунного в соответствии с глубиной дефекта. (d) Полулунный дизайн разрезов обеспечивает точное сопоставление лоскута без образования избытка ткани.
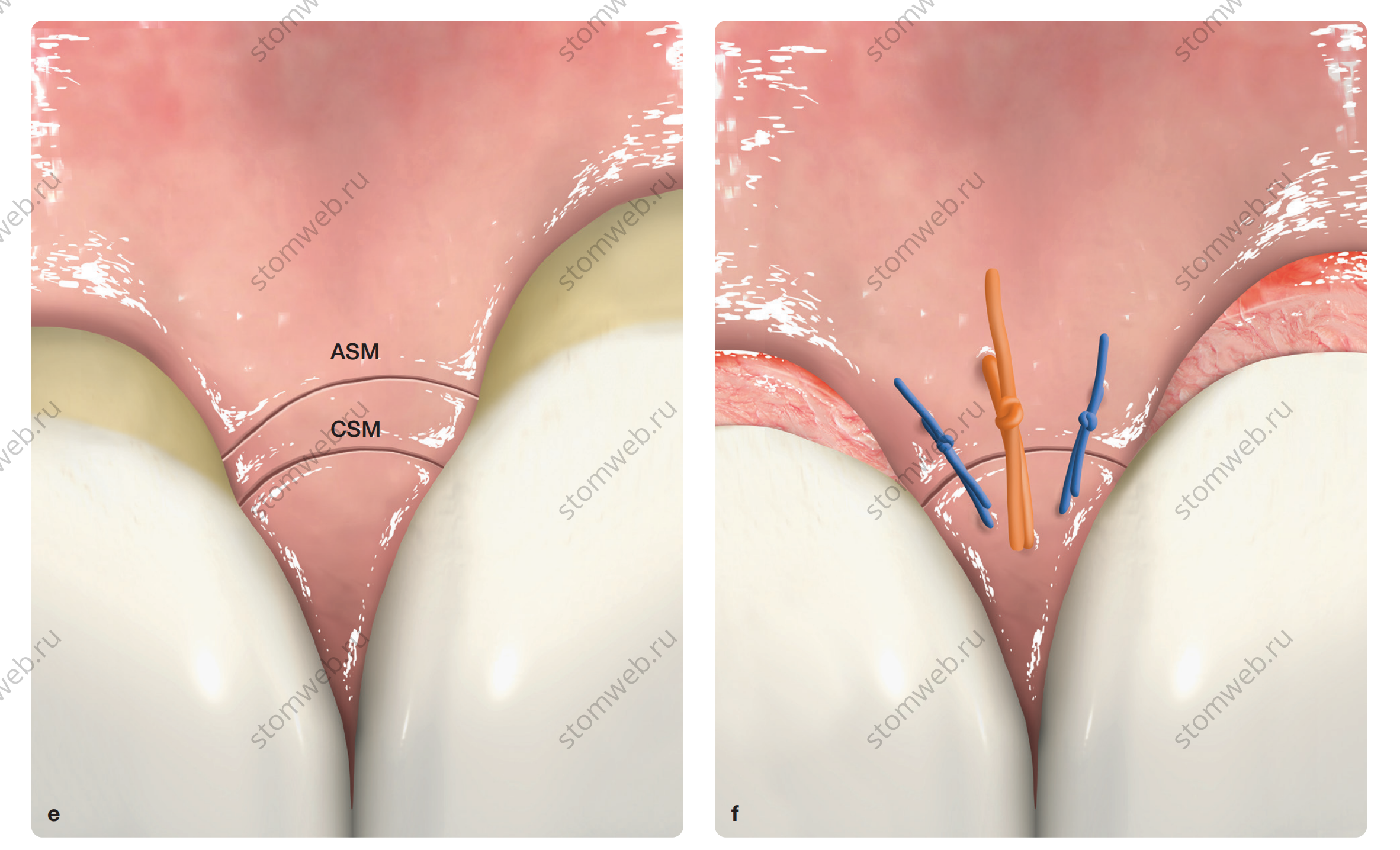
Рис. 2 (e) При более глубоких смежных дефектах апикальные полулунные микроразрезы нельзя выполнять на одинаковой высоте из-за ограниченной мобильности лоскута. (f) Трансплантат может быть частично обнажён, если большая его часть перекрыта лоскутом.
Факторы, ограничивающие расстояние между корональным и апикальным полулунными разрезами
Эстетическое хирургическое планирование определяет положение коронального полулунного микроразреза, в то время как апикальный полулунный микроразрез определяется наличием и влиянием следующих факторов:
1. Полоса кератинизированной ткани
- Узкая или отсутствует: преобладание эластичной соединительной ткани способствует корональному смещению лоскута, что обеспечивает превосходное перекрытие трансплантата и, во многих случаях, полностью (Рис. 2d).
- Широкая: оставшаяся кератинизированная ткань в основании рецессии десны препятствует и ограничивает мобильность лоскута, оставляя часть трансплантата оголённой (Рис. 2e).
2. Анатомия десневого сосочка: более плоский сосочек сильнее ограничивает возможность смещения лоскута, чем острый.
3. Глубина дефекта: рецессия десны более 4 мм требует изменения техники, так как одного смещения лоскута недостаточно для адекватного питания трансплантата.