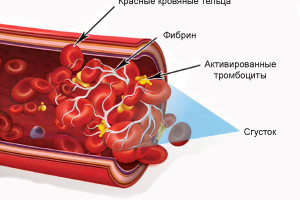
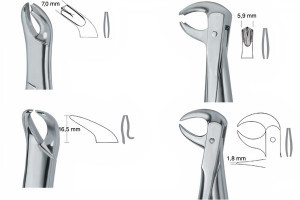
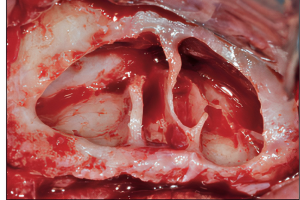
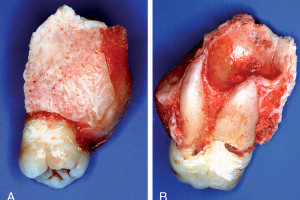
Дентоальвеолярные вмешательства являются одними из самых распространенных манипуляций, выполняемых стоматологами-хирургами и челюстно-лицевыми хирургами. Эти специалисты должны быть понимать, с какими осложнениями они могут столкнуться во время вмешательств, уметь предотвращать их или купировать в случае возникновения.
Многих осложнений можно избежать. Конечно, хирургические навыки клинициста и знание анатомии челюстно-лицевой области играют значительную роль в профилактике осложнений. Также важно, чтобы врач был знаком с пациентом и понимал, почему тот обратился за медицинской помощью. Это достигается путем сбора подробного анамнеза и физикального осмотра пациента. Хотя этап обследования и не является предметом обсуждения данной статьи, оценка рисков должна быть выполнена до начала лечения любого пациента. Без правильно проведенных сбора анамнеза и осмотра пациента, врач не может оценить риски проведения анестезии и оперативного вмешательства. Оценка системного риска будет рассмотрена чуть позже. Данная статья будет посвящена местным осложнениям, связанным с дентоальвеолярной хирургией, она научит вас предотвращать и купировать их. Далее будут рассмотрены следующие виды осложнений: длительное незаживление раны, кровотечение, послеоперационный отек, тризм, смещение зуба и корня, ороантральное сообщение, альвеолярный остеит, повреждение нерва и перелом.
Длительное незаживление раны
Предпосылки
Длительное незаживление раны может быть вызвано местными и системными нарушениями. Например, дефицитом питательных веществ, который хоть и редко, но может встречаться у жителей развитых стран.
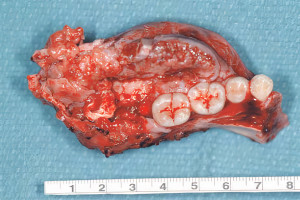
Два состояния, которые влияют на заживление и часто встречаются в практике хирургов-стоматологов и челюстно-лицевых хирургов, включают радиационно-индуцированный (лучевой) остеонекроз и медикаментозно-ассоциированный остеонекроз челюсти. Лучевой остеонекроз определяется как область экспонированной, девитализированной, облученной костной ткани, которая не заживает в течение 3-6 месяцев при отсутствии локальных неопластических заболеваний. Облучение приводит к образованию гиповаскулярного, гипоцеллюлярного и гипоксичного тканевого ложа с плохим репарационным потенциалом. Недавно была предложена теория лучевой фиброатрофии. Она предполагает, что ключевым событием в прогрессии радиационно-индуцированного остеонекроза является активация и дерегуляция деятельности фибробластов, что приводит к атрофии тканей ранее облученной области. Механизм клеточного повреждения, вызванного облучением, хорошо описан. Радиационное воздействие может быть прямым и косвенным. Взаимодействия с молекулами H2O создают вторичные частицы, которые контактируют с клеточной ДНК. Ионизирующее излучение вызывает различные повреждения ДНК, в том числе окисление оснований, образование участков, лишенных азотистых оснований, а также одноцепочные и двухцепочечные разрывы ДНК. Области, которые подвергаются более высоким дозам облучения в Гр (1 Грей = один джоуль поглощенной дозы в расчете на один килограмм массы), имеют больший риск развития лучевого остеонекроза при проведении хирургических вмешательств, например, таких как удаление зуба (Рис. 1).