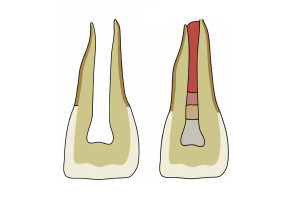
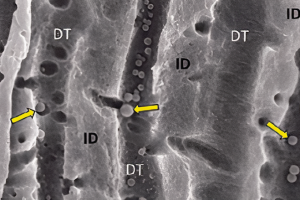
При любой травме зубов правильно поставленный диагноз, вовремя и грамотно оказанная помощь и последующие мероприятия – необходимые условия для благоприятного исхода заболевания. Лечение зубов после травмы требует командного подхода, включающего стоматологов общей практики, детских стоматологов, челюстно-лицевых хирургов и других специалистов по оказанию первой медицинской помощи. Эндодонтисты часто принимают участие на более позднем этапе, пытаясь сохранить пульпу и зуб. Осознанные и скоординированные усилия всех членов команды гарантируют, что пациент получит наиболее подходящее и эффективное лечение. Особенности посттравматического лечения могут отличаться в зависимости от возраста пациента и стадии развития зубного ряда. Для молодых пациентов с постоянными зубами основное внимание должно быть уделено сохранению жизнеспособности пульпы, заживлению периодонта и сохранению зуба любой ценой. Это важно, потому что, если пульпа девитальна, дальнейшего развития корня не произойдет, и несформированный корень не сможет достичь структурной прочности. Для детей младшего возраста с временными зубами акцент должен быть сделан на предотвращении повреждения зачатка постоянного зуба. Последнее может приводить к аномалиям формы зуба, его смещению или нарушению прорезывания. Кроме того, клиницисты всегда должны иметь в виду возможность непреднамеренного повреждения в случаях травмы.
При стоматологической травме сбор полного анамнеза, детальный анализ и проведение тщательного обследования необходимы для постановки правильного диагноза, надлежащего лечения и достижения наилучшего возможного результата. Необходимо оценить состояние пульпы всех пораженных зубов и по возможности сохранить их витальность. Следует иметь в виду, что витальные зубы могут не реагировать на тесты по определению чувствительности пульпы сразу после травмы.
Сбор анамнеза, диагностика и неотложная помощь
Травма зубов всегда должна считаться чрезвычайной ситуацией. Однако, прежде чем сосредоточиться на зубах, приоритетное внимание должно уделяться общему состоянию здоровья пациента, например, любому сильному кровотечению или проблемам с дыханием. Часто стоматолог является первым медицинским работником, который осматривает пациента после травмы головы. Любая травма зубов — это, по определению, травма головы. Поэтому перед любым стоматологическим лечением необходимо провести оценку возможного сотрясения головного мозга и/или кровоизлияния. Согласно метаанализу, распространенность внутричерепных кровоизлияний после легкой черепно-мозговой травмы составляет 8%, а появление симптомов может произойти через несколько минут или часов. Наиболее распространенными признаками серьезного сотрясения головного мозга или кровоизлияния являются потеря сознания, посттравматическая амнезия, тошнота и/или рвота, выделения жидкости из уха/носа, ситуационная дезориентация, затуманенное зрение или неравномерные зрачки и трудности с речью, включая невнятную речь. При наличии каких-либо признаков черепно-мозговой травмы первоочередное значение имеет немедленное направление в больницу или другие соответствующие медицинские учреждения, а зубная травма в этом случае является второстепенной проблемой.
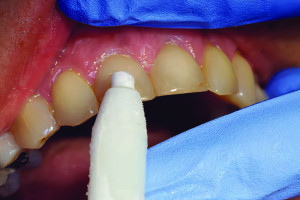
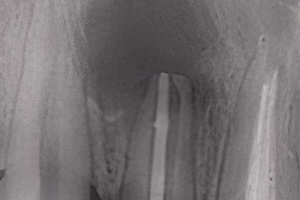
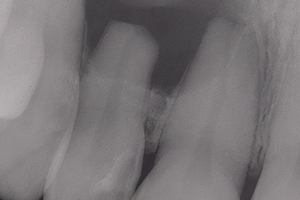
Повреждение зуба должно быть тщательно оценено с помощью клинического и рентгенологического исследований. Рекомендуется следовать контрольному списку, чтобы убедиться, что собрана вся необходимая информация о пациенте и травме (Таблица 1). После этого может быть поставлен диагноз и назначено соответствующее лечение. Несоответствия между анамнезом и полученными травмами, особенно, если они сопровождаются поздним проявлением, должны насторожить врача. Медицинские работники, включая стоматологов, находятся в уникальном положении в плане выявления, вмешательства и предотвращения жестокости и физического насилия, которые являются серьезной проблемой общественного здравоохранения, особенно для женщин, маленьких детей и пожилых людей. Травмы головы, шеи и/или рта хорошо видны стоматологической бригаде во время клинического осмотра. Недавний обзор анатомического распределения умышленно нанесенных травм в случаях насилия и жестокого обращения с пожилыми людьми показал, что 23% составляли травмы в челюстно-лицевой, шейной областях и травмы зубов. Поэтому каждый, кто занимается лечением травм в челюстно-лицевой области, должен быть знаком с инструментами диагностики и оценки для выявления жертв таких травм всех возрастов.