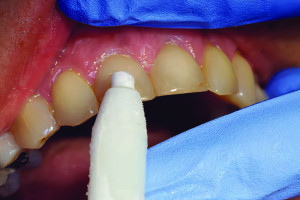
За последние 50 лет было установлено, что эндодонтическое заболевание, другими словами, наличие апикального периодонтита, имеет микробный патогенез. Следовательно, лечение корневых каналов проводится для лечения эндодонтического заболевания путем уничтожения бактерий в просвете корневого канала.
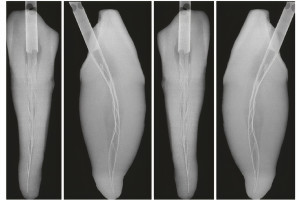
Кроме того, в настоящее время принято считать, что дезинфекция и последующая обтурация корневого канала требуют механического расширения основных каналов, и подавляющее большинство современных методов и инструментов основано на этой задаче.
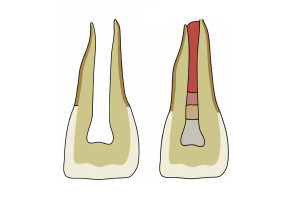
Таким образом, формирование корневого канала служит двум основным целям дезинфекции канала: прямое механическое устранение остатков пульпы и патогенных микроорганизмов и создание оптимального пространства для доставки ирриганта или медикамента. Предположительно, клинический успех повышается с улучшением качества дезинфекции с помощью противомикробных препаратов, вводимых в сформированный корневой канал. Следовательно, процесс формирования корневых каналов следует считать основным фактором клинического успеха в эндодонтии.
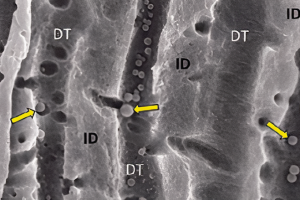
Путем традиционного анаэробного культивирования было выявлено, что различные клинические методы обработки были связаны со снижением числа бактерий в корневом канале до уровня 10–100 КОЕ/мл. Однако крайне маловероятно, что в клинических условиях корневой канал будет приведен в состояние стерильного.