«Сначала разберитесь со страхом, тогда боль станет незначительной проблемой.»
Peter Milgrom
Неотложное состояние в эндодонтии – это состояние, связанное с болью и/или отеком, которое требует немедленной диагностики и лечения. Патологии пульпы и травматические повреждения являются двумя наиболее распространенными причинами этих ситуаций. Боль может исходить из пульпы или перирадикулярной области. Боль при неотложных эндодонтических вмешательствах в основном связана с двумя факторами, а именно – с химическими медиаторами и давлением. Химические медиаторы вызывают боль непосредственно, снижая болевой порог сенсорных нервных волокон или увеличивая проницаемость сосудов и вызывая отек. Повышенное давление жидкости, возникающее в результате отека, также стимулирует болевые рецепторы.
Определение: Неотложное состояние в эндодонтии определяется как боль и/ или отек, вызванные воспалением или инфекцией пульпы и/или перирадикулярных тканей, требующие экстренного визита к стоматологу для немедленного лечения.
КЛАССИФИКАЦИЯ
В Блоке 7.1 представлена классификация неотложных эндодонтических состояний.
Блок 7.1
Классификация неотложных эндодонтических состояний |
|
1. Перед лечением (а) Неотложные эндодонтические состояния, сопровождающиеся болью и/или отеком (i) Треснувший зуб (ранее известный как синдром треснувшего зуба) (ii) Симптоматический обратимый пульпит (iii) Симптоматический необратимый пульпит (iv) Первичный симптоматический апикальный периодонтит (v) Вторичный симптоматический апикальный периодонтит (обострение бессимптомного апикального периодонтита или феникс-абсцесс) (vi) Симптоматический (острый) альвеолярный абсцесс (vii) Флегмона (b)Травматические повреждения (i) Переломы коронки/корня (ii) Вывихи (iii) Полный вывих зуба 2. Во время лечения а) «Горячий» зуб b) Эндодонтические обострения 3. После лечения (a) Постпломбировочная боль (b) Вертикальный перелом корня |
НЕОТЛОЖНЫЕ ЭНДОДОНТИЧЕСКИЕ СОСТОЯНИЯ, ВОЗНИКАЮЩИЕ ПЕРЕД ЛЕЧЕНИЕМ
В Таблице 7.1 представлено клиническое ведение неотложных эндодонтических состояний, возникающих до лечения
ТРЕСНУВШИЙ ЗУБ
Определения:
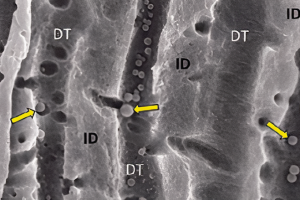
• Треснувший обозначает неполный перелом зуба с витальной пульпой. Перелом проходит в пределах эмали и дентина, часто затрагивая пульпу зуба.
– Трещина – это очень образный термин, который указывает на неполный перелом без смещения отломков.
– Поверхностные трещины – это видимые трещины в эмали, которые не распространяются на дентин и либо возникают естественным путем, либо после травмы.
Распространённость
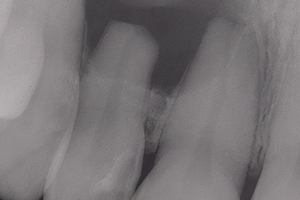
• Чаще всего поражаются моляры нижней челюсти (Рис. 7.1а), за ними следуют моляры и премоляры верхней челюсти.
• Моляры пожилых людей очень подвержены появлению трещин зубов.
• Большинство случаев происходит в зубах с реставрациями по I классу (39%) или на зубах без реставрации (25%), но противостоящих бугру, смыкающего по центру краевого гребня.
Симптомы
• Пациент может жаловаться как на легкую, так и на сильную боль при начале или ослаблении жевательного давления. Боль обычно не локализована, и пациент может показать область, откуда она возникает. Такие зубы могут быть чувствительными в течение многих лет из-за неполного перелома в пределах эмали и дентина, что вызывает лишь легкую боль. В конечном счете, эта боль становится сильной, когда перелом доходит до пульпарной камеры. Пульпа в этих зубах может некротизироваться.
• Вторым наиболее распространенным симптомом является боль при контакте с холодной пищей и жидкостями.
Таблица 7.1 Неотложная эндодонтическая помощь при наличии болей и/или отека до начала лечения
| Название | Клинические характеристики | Лечение |
| Треснувший зуб | Неполная вертикальная трещина, часто затрагивающая пульпу | Редукция окклюзионного контакта, восстановление/полное окклюзионное перекрытие, иммобилизация сегмента |
| Симптоматический обратимый пульпит | Воспаление пульпы легкой или умеренной степени, вызванное раздражителями. Пульпа способна вернуться к нормальному состоянию после устранения раздражителей | Удаление раздражителя и восстановление, если требуется. Периодическое тестирование на жизнеспособность |
| Симптоматический необратимый пульпит | Симптоматическое воспаление пульпы. Восстановление пульпы невозможно. | Пульпэктомия и фармакологическое устранение боли |
| Первичный симптоматический апикальный периодонтит | Болезненное воспаление периодонта вследствие травмы, раздражения или инфекции корневых каналов. Клинические симптомы включают боль при накусывании и болезненную перкуссию. |
Фармакологическое устранение боли и отека • Окклюзионная коррекция • Создание доступа к корневому каналу (каналам) • Разрез и дренаж • Аспирация иглой • Антибиотикотерапия • Трепанация и декомпрессия |
| Вторичный симптоматический апикальный периодонтит (обострение бессимптомного апикального периодонтита или феникс-абсцесс) | Острая воспалительная реакция, наложившаяся на существующий бессимптомный апикальный периодонтит | |
| Симптоматический альвеолярный абсцесс | Быстрая воспалительная реакция на инфекцию пульпы и некроз. Симптомы включают спонтанную боль, чувствительность зуба к давлению, образование гноя и возможный отек связанных с ним тканей. | |
| Флегмона | Симптоматический, отечный воспалительный процесс, связанный с инвазивными микроорганизмами, которые диффузно распространяются по соединительным тканям и фасциальным пространствам |
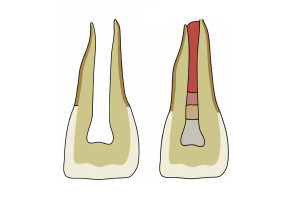
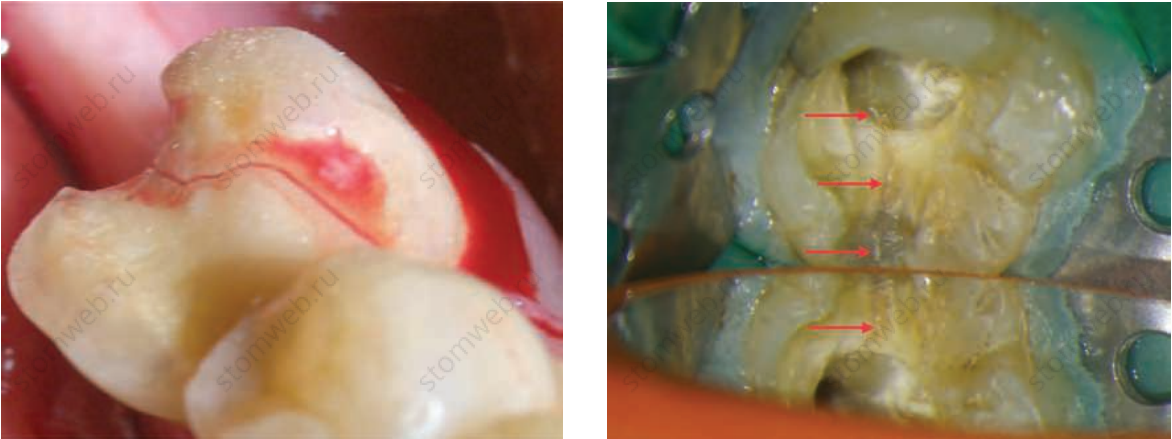 Рисунок 7.1 (а) Трещина моляра нижней челюсти, распространяющаяся мезиодистально и затрагивающая пульпу. (b) Трещина, распространяющаяся в пульповую камеру в нижнем моляре.
Рисунок 7.1 (а) Трещина моляра нижней челюсти, распространяющаяся мезиодистально и затрагивающая пульпу. (b) Трещина, распространяющаяся в пульповую камеру в нижнем моляре.
Этиология
• Предрасполагающие фаткоры
– Окклюзионная анатомия
– Бруксизм
• Ятрогенные причины
– Зуб ранее лечен эндодонтически
– Зуб препарировался под коронку
Клинические особенности
I. Визуальный осмотр: При тщательном осмотре коронки зуба может быть обнаружена трещина в эмали, которую можно лучше визуализировать с помощью следующих методов:
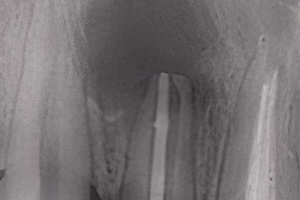
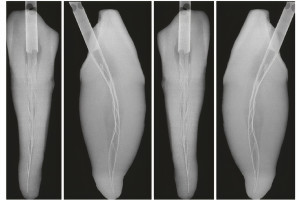
• Волоконно-оптической люминесценции (Рис. 7.2a и 7.2b): используется для просвечивания линии перелома. Большинство трещин проходят мезиодистально и редко обнаруживаются рентгенологически, когда они неполные.
• Красителя: окрашивание перелома красителем, таким как метиленовый синий, является альтернативным методом.
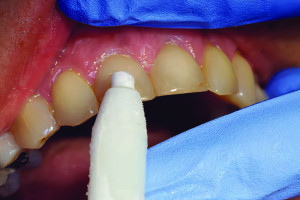
II. Прикусной тест (байт-тест): важным этапом клинического обследования является проведение прикусного теста. Это можно сделать с помощью влажного ватного тампона или с помощью специального инструмента tooth slooth.
• tooth slooth (Рис. 7.3): это небольшая пластиковая накладка в форме пирамидки с небольшой вогнутостью на вершине для размещения бугра зуба. Это небольшое углубление помещается над бугорком, и пациента просят прикусить его. Таким образом окклюзионная сила направляется на сомнительный бугор.
 Рисунок 7.2 (а) Трансиллюминация здорового зуба. (b) Трансиллюминация для диагностики трещины зуба.
Рисунок 7.2 (а) Трансиллюминация здорового зуба. (b) Трансиллюминация для диагностики трещины зуба.
 Рисунок 7.3 Tooth slooth
Рисунок 7.3 Tooth slooth
| Клиническая заметка |
|
• Боль при ослаблении давления является показательным признаком треснувшего зуба. • Линия трещины в треснувшем зубе проходит в окклюзионно-цервикальном направлении и ее следует отличать от зуба с вертикальным переломом корня, в котором трещина идет от кончика корня к пришеечной части (Рис. 7.1b). |
Диагностика
Прикусной тест – прекрасный способ диагностики.
Тщательное зондирование и перкуссия являются вторичными диагностическими тестами для определения треснувшего зуба.