Анатомическое и клиническое значение верхнечелюстной пазухи в отношении консервативной и хирургической эндодонтии обсуждается. Обсуждение включает в себя обзор развития, анатомии и физиологии верхнечелюстной пазухи, диагностическую оценку состояния пазухи и дифференциальную диагностику синусита. К осложнениям эндодонтического лечения относятся: распространение периапикальной инфекции в пазуху, выведение эндодонтических инструментов и материалов за пределы апекса зубов, расположенных в непосредственной близости от пазухи, а также риски и осложнения, ассоциированные с эндодонтической хирургией.
Введение
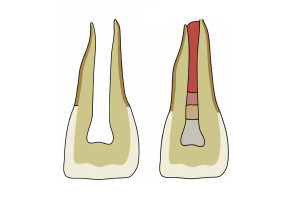
Анатомическая и клиническая значимость верхнечелюстной пазухи впервые описана Nathaniel Highmore (Highmore 1651) в докладе о дренировании инфицированной пазухи через лунку удаленного клыка. С тех пор верхнечелюстная пазуха, или Гайморова пазуха, обратила на себя внимание клиницистов и стала играть важную роль при лечении зубов на верхней челюсти.
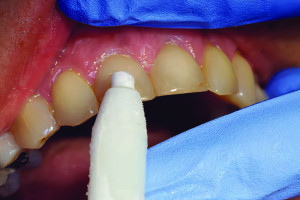
Стоматологическая литература содержит множество данных, касающихся распространения воспаления из периапикального очага в полость гайморовой пазухи (Bauer, 1943; Selden & August, 1970; Selden, 1974; Selden, 1989; Selden, 1999). Stafne (1985) определил, что 15–75% всех возникающих случаев синусита имеют одонтогенную природу, однако точные данные определить довольно трудно. Ingle (1965) полагал, что контакт между дном верхнечелюстной пазухи и очага воспалительного поражения периапикальных тканей приводит к развитию хронического синусита. Также принято считать, что симптомы гайморита могут имитировать зубную боль; таким образом, при наличии болей в области задней части верхней челюсти необходимо проведение тщательной дифференциальной диагностики (Schwartz & Cohen, 1992).