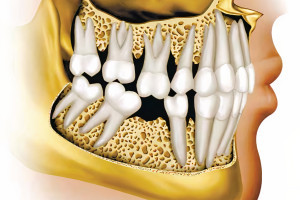
Реабилитация при помощи имплантатов при полной адентии на верхней челюсти достигается как методом несъемного, так и съемного протезирования. У пациентов с полной адентией реабилитация несъемными протезами с опорой на имплантаты показывает лучшие показатели выживаемости, нежели съемными протезами. В стоматологии важно восстановление зубного ряда с помощью несъемного протезирования с предсказуемым долгосрочным успехом. Однако реабилитация беззубой верхней челюсти часто связана с анатомическими ограничениями из-за меньшего объема костной ткани, особенно в области премоляров и моляров. Костная атрофия быстро прогрессирует в течение первого года после потери зубов и продолжается в дальнейшем, на нее влияет длительное ношение съемных протезов и относительная пневматизация верхнечелюстной пазухи. Объем верхнечелюстной пазухи достигает максимума у людей 20-30 лет, при этом изменения наблюдаются после удаления зубов из-за альвеолярных изменений.
Снижение количества функциональных единиц не является источником функционального дефицита у пожилых пациентов и не приводит к увеличению частоты патологии височно-нижнечелюстного сустава. Функциональность стоматогнатического аппарата в соответствии с возрастным диапазоном пациента коррелирует с количеством присутствующих зубов, называемых оптимальной, субоптимальной или минимальной функцией. Оптимальным считается уровень функционирования 12 пар окклюзионных единиц в возрастном диапазоне 20-50 лет. Субоптимальный уровень – 10 окклюзионных пар для возрастного диапазона 40-80 лет. Минимальный уровень – 8 пар окклюзионных единиц в возрастном диапазоне 70-100 лет.
Альтернативы техники открытого синус-лифтинга
При реконструкции верхней челюсти недостаточный объем кости в задне-боковых отделах сам по себе не показание к выполнению субантральной аугментации открытым методом. Альтернативы инвазивной хирургии рассматривают в случаях системных заболеваний, патологий пазух, пожилого возраста или психологических причин.
При недостаточном объеме костной ткани для установки имплантата рассматриваются методы костной регенерации или альтернативные схемы лечения, такие как установка имплантатов в бугор верхней челюсти, крыловидные имплантаты, скуловые имплантаты, установку имплантатов под наклоном и коротких имплантатов. Эти альтернативные методы показаны тем пациентам, которые не могут пройти сложную операцию по психологическим или клиническим причинам.
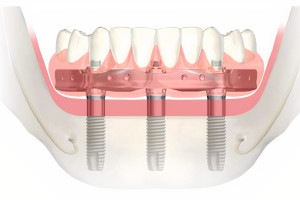
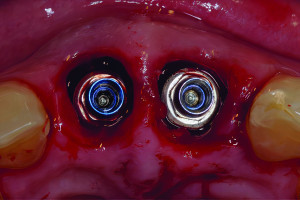
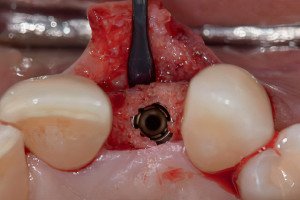
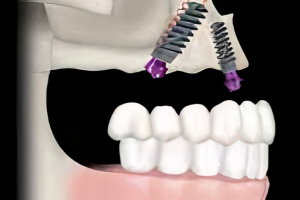
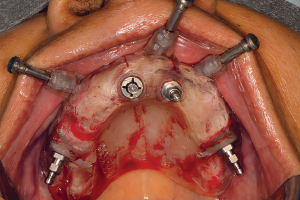
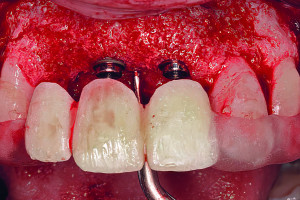
Протокол All-on-4 в качестве альтернативного метода лечения подразумевает размещение имплантатов в дистальной позиции верхней челюсти под углом 30 градусов кпереди, не затрагивая передней стенки полости пазухи. Это приводит к увеличению длины и большей передне-задней протяженности конструкции между имплантатами и часто устраняет необходимость в аугментации пазухи. При средне-тяжелой атрофии верхней челюсти, при наличии хирургически сложной анатомии пазухи, вершину дистальных имплантатов наклоняют вперед, проходя через синус, чтобы апикально зафиксироваться в латеральном грушевидном крае в латеральной стенке носа. Клинически значимая кость для апикальной фиксации имплантатов в этой ситуации представлена костной массой латеральной части носа, при этом доступная кость находится в области грушевидного края над носовой ямкой. Эта область, обозначенная как точка М, часто может удерживать два имплантата, установленных под углом 30 градусов. К транссинусальным имплантатам затем добавляется графт и они, обычно, подвергаются немедленной нагрузке в зависимости от имеющегося уровня стабильности.
У пациентов с тяжелой атрофией верхней челюсти, с тонкой боковой стенкой носа или даже отсутствием последней, недостаточно кости для использования транссинусного доступа. В таких случаях рассматривают установку скулового имплантата. Однако у многих пациентов латеральная стенка носа имеет толщину 2 мм или более, что достаточно для установки транссинусального имплантата. Этот метод практичен только в том случае, если в альвеолярном гребне хватает кости для стабилизации имплантата. Цель этой статьи — представить альтернативу аугментации синуса в сочетании с установкой транссинусального имплантата.