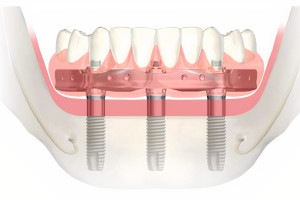
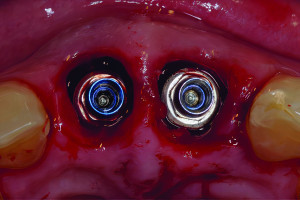
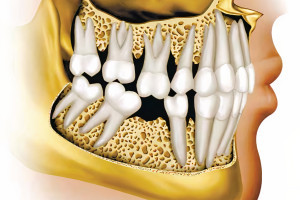
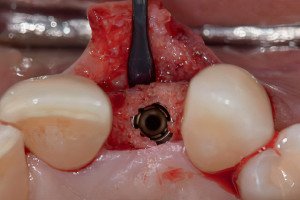
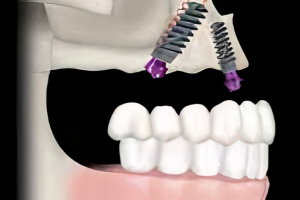
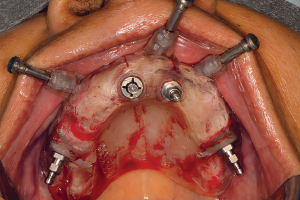
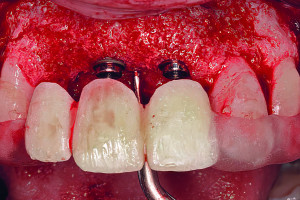
Аугментация верхнечелюстной пазухи является частью хирургического лечения с использованием имплантатов уже более 40 лет. За это время произошло много изменений в хирургических протоколах в результате продолжающихся клинических и научных исследований, появились разработки новых продуктов и технологий, стремления к более высоким показателям успешности процедур и снижению частоты осложнений, а также появился спрос на минимально инвазивные хирургические подходы. Сегодня большинство уже не помнят, что синус-лифтинг изначально являлся стационарной процедурой, которая подразумевала под собой использование внеротовых аутогенных костных трансплантатов. Следует также помнить, что, несмотря на достаточно большое количество предложенных методов увеличиения объема костной ткани в области синуса, всегда будет необходимость проведения методик латерального окна в случаях крайней атрофии, требующей значительного увеличения объема костной ткани, при сложной анатомии или же для доступа при репарации больших перфораций мембраны.
В данной статье описываются современные методики, возникшие в результате эволюции лечения. Статья начинается с обсуждения предоперационной оценки пазухи и протоколов предоперационной диагностики. Затем поэтапно расписано лечение от формирования лоскута до ушивания. Статья завершается обоснованием сохранения методики латерального окна в качестве важнейшего компонента арсенала хирургического вмешательства в области пазухи.
Предоперационная оценка верхнечелюстной пазухи
Диагностика патологических состояний верхнечелюстной пазухи
Клиницисты могут снизить риск постоперационных осложнений, если оперативное вмешательство происходит на здоровой пазухе. Рекомендуется тщательно собрать анамнез, провести клинические и рентгенологические исследования перед проведением аугментации верхнечелюстной пазухи для того, чтобы убедиться в нормальном состоянии верхнечелюстной пазухи и избежать ненужных постхирургических осложнений.
Первая консультация должна включать в себя сбор всех возможных жалоб и состояний, влияющих на верхнечелюстную пазуху, таких как заложенность носа, травмы лица, инфекции пазух носа, аллергические симптомы, нарушение обоняния и вкуса, дискомфорт, связанный с давлением, хронические респираторные заболевания, предыдущие операции на придаточных пазухах носа, деформации лица, шрамы и ротовое дыхание.
Если в анамнезе имеется что-то из приведенных выше состояний или жалоб или имеются симптомы гайморита, рекомендуется обратиться за консультацией к ЛОР-врачу. Такая же оценка должна быть произведена в случаях, когда имеются признаки рентгеноконтрастности, предшествующее лечение пазух носа, нарушения носового дыхания в анамнезе или хронические респираторные заболевания. В Блоке 1 показан пример формы с вопросами для сбора анамнеза пациента, касающегося верхнечелюстной пазухи, а также основные требования к компьютерной томографии (КТ). В дополнение к общим противопоказаниям для проведения челюстно-лицевой хирургии, Mantovani перечисляет конкретные противопоказания для операции по аугментации верхнечелюстной пазухи. Они делятся на две категории: обратимые и необратимые (Таблица 1).
Данный подход был оценен в ходе проспективного клинического исследования и его надежность была подтверждена с участием 34 обследованных пациентов. Ни у одного из них не было предположительно необратимых противопоказаний ЛОР -органов, но у 38,2% были потенциально обратимые противопоказания, которые впоследствии были решены, и никаких
осложнений после операции по аугментации пазухи не отмечалось (Таблица 2). Процедура синус-лифтинга может быть осложнена ранее имевшимся одонтогенным синуситом. Сообщается, что одонтогенный синусит составляет 10% от всех случаев верхнечелюстного синусита, но, по оценкам специалистов, реальные цифры могут составлять от 25% до 40%.
Опрос 93 сертифицированных отоларингологов и ринологов показал, что часто причина гайморита является одонтогенной, и что врачи лечили в среднем
2,9 пациента в год с одонтогенным верхнечелюстным синуситом, которым изначально был поставлен неверный диагноз. Отоларингологи также поняли, что рентгенологами довольно редко рассматривается стоматологическая патология при проведении компьютерной томографии верхнечелюстной пазухи. Точный патогенез возникновения одонтогенного синусита до сих пор до конца не изучен, несмотря на то, что всегда имеется нарушение целостности мембраны верхнечелюстной пазухи из-за воспалительно-инфекционных заболеваний зубов на верхней челюсти или травмы, одонтогенные заболеваний костной ткани верхней челюсти, удаления зубов, имплантации или эндодонтического лечения.
В микробиологическом анализе при одонтогенном синусите выявляется бактериальная флора, отличная от той, которая обнаруживается при риногенном синусите. Обычно одонтогенный синусит является полимикробной
инфекцией, где преобладают анаэробные виды из полости рта и верхних дыхательных путей. Развитие синусита у пациентов с предрасполагающими одонтогенными заболеваниями является вариативным. Однако в недавнем обзоре была показана возможная роль бактериальной биопленки по отношению к тяжести и прогрессированию одонтогенного синусита.
На успех процедуры синус-лифтинга может повлиять ряд поведенческих и экологических условий, которые сказываются на нормальной физиологии верхнечелюстной пазухи. Употребление кокаина, вдыхаемого через нос, может оказать разрушающее воздействие на слизистую оболочку (Рис 6-1). В систематическом обзоре, посвященном перфорации твердого неба у лиц, злоупотребляющих кокаином, синусит является одним из наиболее часто встречающимся побочных явлений. Мембрана пазухи у этих пациентов чрезвычайно тонкая и хрупкая, требует большого внимания при отслаивании. Курение также является хорошо известным фактором риска выживания имплантатов. Ретроспективная оценка выживаемости имплантатов, установленных в аугментированные верхнечелюстные пазухи, показала, что курение более 15 сигарет в день значительно коррелировало с потерей имплантата. Оптимизация вентиляции носовых пазух является необходимым
условием здоровья пазух и является необходимой базой перед проведением процедуры субантральной аугментации.
Блок 1. Пример опросника по истории болезни и рентгенологическим исследованиям.
История болезни
Рентгенологическая оценка
Окончательная оценка
|
Таблица 1. Противопоказания для субантральной аугментации
| Предположительно необратимые ЛОР-противопоказания (абсолютные) | Потенциально обратимые ЛОР-противопоказания (относительные) | |
| Анатомо-структурные изменения | Серьезные деформации и посттравматические, послеоперационные рубцы на стенках носовых пазух и/или слизистой оболочке, а также рубцы после лучевой терапии. |
Стеноз дренажно-вентиляционных путей в верхнечелюстной пазухе (вызванный одним или несколькими из следующих анатомических изменений):
Все эти изменения могут быть устранены хирургическим путем. Верхнечелюстная пазуха хорошо вентилируется благодаря частичной унцинэктомии. |
| Инфекционно-воспалительные процессы | Обостряющиеся или хронические синуситы, с наличием полипов или без них, которые не могут быть устранены, потому что это связано с врожденными нарушениями мукоцилиарного клиренса (например, муковисцидоз, первичная цилиарная дискинезия, синдром Юнга), непереносимостью ацетилсалициловой кислоты (триада: полипы в носу, астма, непереносимость ацетилсалициловой кислоты) и с иммунологической недостаточностью (например, СПИД, фармакологическая иммуносупрессия). | Острый вирусный или бактериальный риносинусит, аллергический риносинусит, микотический синусит (неинвазивные формы), острый рецидивирующий и хронический синусит, вызванный одним из перечисленных выше анатомических изменений, которые препятствуют дренажно-вентиляционным путям пазухи, инородными телами эндоантрального отдела или полипами носа. Однозначно показана функциональная эндоскопическая хирургия. |
| Связанные с опухолевым процессом |
|
Необструктивные доброкачественные опухоли носовых пазух, как до, так и после субантральной аугментации, могут влиять на пути дренажа и вентиляцию пазухи. Когда удаление не влияет на мукоцилиарный транспорт (например, при наличии кисты слизистой оболочки, холестериновой гранулемы, полипов в антральных участках хоан) – все они легко поддаются коррекции с помощью функциональной эндоскопической хирургии. |
| Носоглоточные проявления специфических системных гранулематозных заболеваний | Гранулез Вегенера, идиопатическая серединная гранулема и саркоидоз. | Не применимо. |
Таблица 2. Профилактическая и послеоперационная медикаментозная терапия