Введение
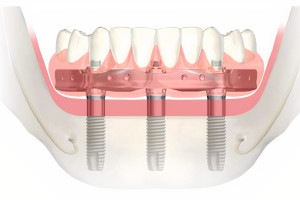
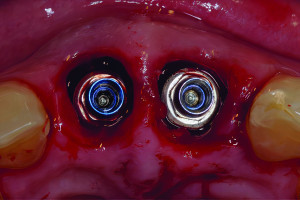
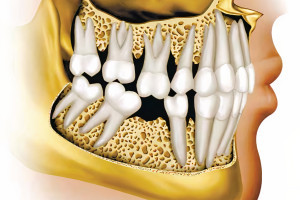
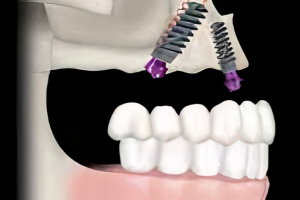
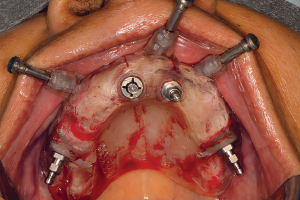
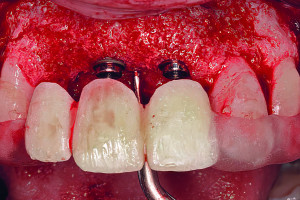
Удовлетворение пациента от имплантологического лечения во многом зависит от того, насколько натурально выглядят протезы с опорой на имплантаты. В предыдущей главе обсуждались показания для использования мягкотканных трансплантатов при имплантации: от восстановления мукогингивальных дефектов до увеличения высоты гребня. Пластика мягких тканей в области имплантатов представляет собой группу различных техник, различающихся по срокам проведения операции и виду использованного мягкотканного трансплантата.
Аутогенные эпителизированные нёбные трансплантаты или свободные десневые трансплантаты (СДТ) впервые были предложены для закрытия поверхности корня в 1960-х годах и с того момента активно используются для увеличения уровня кератинизированной десны и закрытия поверхности обнаженных корней. Их использование распространено в практике вследствие высокой предсказуемости будущего результата, тем не менее, соответствие по цвету с соседними тканями недостаточное из-за более яркого и опакового цвета тканей нёба по сравнению с десной, что ограничивает показания к применению в области, где важна эстетика.
Субэпителиальный соединительнотканный трансплантат (ССТ), описанный Langer и Langer, лучше совпадает по цвету, и методика получения трансплантата является менее инвазивной. Как СДТ, так и ССТ требуют достаточного объёма донорской ткани, что может быть не просто в случаях с крупными дефектами и в ситуациях, когда пациент не согласен иметь вторую донорскую зону. Все эти проблемы подтолкнули к использованию бесклеточного дермального матрикса для лечения рецессий и мягкотканных дефектов с использованием свиного коллагенового матрикса и тканево-инженерной клеточной терапии.
Разновидности мягкотканных трансплантатов
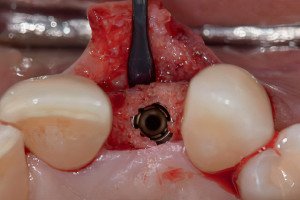
Свободный десневой трансплантат (СДТ)
Исторически, свободные десневые трансплантаты первыми запустили волну развития пародонтологической пластической хирургии, которая направлена на коррекцию или устранение дефектов связанных с нарушением развития, или нарушений анатомической и травматической природы. Bjorn описал технику забора аутогенного тканевого трансплантата, содержащего эпителий, и собственную пластинку для восстановления уровня кератинизированной десны. С тех пор СДТ используется повсеместно в пародонтологической практике как в области зубов, так и в области имплантатов с соответствующим результатом. Каскад процессов регенерации тканей после размещения СДТ в реципиентной зоне тщательно описан, интеграция трансплантата проходит по следующим фазам: 1) плазматическая циркуляция, 2) прорастание сосудов, 3) прорастание соединительной ткани и врастание сосудов, 4) созревание соединительной ткани.