Введение
Поддержание целостности и здоровья тканей полости рта – основная цель лечения пульпы. Преждевременная потеря временных зубов может привести к дизоклюзии и/или эстетическим, фонетическим или функциональным проблемам. Важно пытаться сохранить витальность пульпы всевозможными методами; однако, если это невозможно, пульпа должна быть полностью экстирпирована без значительного риска для функции зуба.
Более одного века некоторые консервативные методы лечения пульпы были исследованы импирическим путем без научных доказательств. С начала 1970х годов некоторые клинические и лабораторные исследования начали появляться в литературе, что привело к развитию терапевтическиз методов, которые основывались на экспериментальных техниках.
Tziafas доложил, что текущие знания касаются молекулярных и клеточных механизмов, которые происходят во время развития стресса зуба, сходных с развитием и регенеративными тканевыми процессами. Автор предполагает, что наиболее важной задачей последних двух декад являлась: как интегрировать современные концепции биомедицинских исследований в проблему защиты структур зуба и его функций во время лечения. Также он утверждал, что существующие знания о биологических механизмах развития зуба и регенерации могут дать возможность для создания новых стратегий или припаратов для защиты структур и функций зуба.
Формирование комплекса дентин-пульпа
Пульпа зуба- специализированная соединительная ткань мезинхимального происхождения, окруженная трубчатыми стенками дентина, образующего пульпарную камеру и корневой канал. Специфическая группа пульпарных клеток, известная как одонтобласты, ответственна за синтез и накопление дентинного органического матрикса, богатого коллагеном, который в дальнейшем минерализуется вокруг тканей пульпы. Следовательно, дентин и пульпа остаются в тесной взаимосвязи во время образования и на протяжении жизни, и повсеместно упоминаются как дентино-пульпарный комплекс (рис. 2.1 а,б).
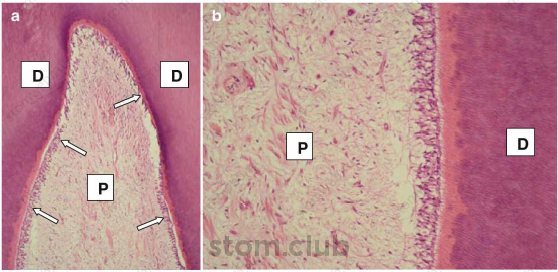
Рис. 2.1. а) Гистологический срез, полученый из здорового временного зуба. Трубчатый дентин (D) был синтезирован и составлен одонтобластами (стрелки), которые собраны в четкий слой клеток, который лежит в основе этой минерализованной ткани. Н/Е, 32х (Р пульпа). B) высокое увеличение (а). Отмечено продолжение слоя одонтобластов, под тонким слоем предентина. Расположеные ниже ткани пульпы (Р) демонстрируют количество клеток, капилляров, и утрату экстраклеточного матрикса. Н/Е, 160х (D дентин)
События, происходящие на поверхности дентина, влияют на пульпу, и наоборот.
Дентино-пульпарный со стороны коронки зуба покрыт эмалью. А со стороны корня – цементом, периодонтальной связкой и костью. Гармония в этом комплексе ослабляется, если окружающие ткани подвергаются какому-либо виду повреждений, которое достигает пульпы через корневой канал или через дентинные канальца.
Не смотря на то, что зуб – уникальный орган, принципы, которые ведут к его образованию, обще для таких органов, как язык, почка, сердце, молочные железы, волосяные фолликулы. Наиболее важные события в развитии – те направляющие эпителиально-мезинхимальные взаимодействия, которые характеризуются молекулярными перекрестными связываниями между двумя тканями разного происхождения, эктодермы и мезенхимы.
Разные стадии развития зуба были изучены на микроскопическом уровне и были классически описаны как следующие стадии: пластинка, почка, колпачок, ранний и поздний раструб. В современной литературе функциональная терминология используется для описания одонтогенеза в четырех фазах: инициация, морфогенез, клеточная дифференциация (цитодифференциация) и присоединение матрикса. Зубная пластинка – первая стадия развития зуба. На стадии пластинки клетки дентального эпителия и те, которые лежат в основе эктомезенхимальной границы в разной степени делятся и продолжают свой рост, и, уплотняясь, переходят в стадии почки. На стадии почки клетки эктомезинхимы пролиферируют и конденсируются до образования зубного сосочка. Эти клетки имеют повышенную способность к пролиферации, мобилизации и дифференциации.
Морфогенетическая фаза включает в себя стадию почки, колпачка и начальную стадию колокольчика. В этот период количество эктомезинхимальных клеток, соседствующих с эпителием, увеличивается внутри эктомезенхимы, образуя место для развития дентального сосочка и дентального фоликула. Они разовьются в комплекс дентина-пульпы и в окружающие ткани зуба соответственно. Формирование эмалевого узелка во время перехода почки в колпачок, означает начало формирования коронки. Клетки эмалевого узелка не растут и служат сигналом для образования шаблона, влияющего на форму коронки и создание дентального сосочка.
Во время стадии начального колокольчика, эпителиальные клетки имеют разную морфологию, и дают начало эмалевому органу, также называемому зубным органом. Этот эмалевый орган состоит из четырех разных пластов: внутреннего эмалевого эпителия, связующего слоя, звездчатой сети, и наружного эмалевого эпителия.
Внутренний эпителий эмалевого органа взаимодействует с недифиренцированными поверхностными мезенхимальными клетками (также известными как эмбриональные клетки) дентального сосочка с образованием эмали, дентина и пульпы. В общем, клетки внутреннего дентального эпителия удлиненные и становятся высокостолбчатыми, начиная позднюю стадию колокольчика (фаза цитодифференциации). Эта модификация клеток внутреннего дентального эпителия выступает сигналом для периферических мезинхимальных клеток дентального сосочка, которые, после выстилания основной мембраны, дифференцируются и принимают характер продолговатой морфологии фенотипа одонтокластов. Этот феномен, характеризующийся как дифференциация одонтокластов, серьезно изучен, что привело к серьезным достижениям в познании биологии пульпы, частично связанным с механизмами заживления этой специфической соединительной ткани после повржеждений и разных патологических стимуляций.
Важно иметь понятие об основных процессах дифференциации поверхностных недифференцированных мезенхимальных клеток из дентального сосочка благодаря стимуляции, вызванной клетками внутреннего дентального эпителия. Факторы роста, частично относящиеся к TGF-b, выражены этими эпителиальными клетками. В то время, как мезенхимальные клетки наиболее поверхностной области дентального сосочка становятся полноценными, последние митозы материнских клеток позиционируются по соседству с базальной мембраной. Дочерние клетки остаются во внутренней области сосочка и станут частью зоны, богатой клетками, которая четко прослеживается в зрелой пульпе. В этом месте материнские и дочерние клетки выступают как пре-одонтокласты из-за их способности дифференцироваться в одонтокласты. Между клетками внутреннего дентального эпителия и пре-одонтокластами - базальная мембрана, которая содержит колаген, ламинин, сульфат гепарина и другие протеогликаны.
Эта базальная мембрана играет большую роль во взаимной активации эпителия и мезенхимы, результатом которой являются различные эпигенетические взаимодействия, детерминирующие фенотип одонтокластов. После того, как эпителиальные клетки секретируют факторы роста семейства TGF-b, эти биоактивные протеины остаются по соседству с базальной мембраной. Компоненты базальной мембраны активируют эти TGF-b для взаимодействия с мембранами рецепторов пре-одонтокластов. Результатам трансляции этих сигналов является активация пре-одонтокластов, которые начинают секретировать больше факторов роста и выделять msxs гены.
Окончательная дифференциация пре-одонтобластов в одонтобласты бывает только после Взаимодействия фибронектина, который содержится в базальной мембране, и 165 KDa пре-одонтобластов мембран рецепторов. Последовательность дифференциации мезенхимальных клеток дентального сосочка в одонтобласты до начала синтеза и накомпления дентинного матрикса, богатого коллагеном, отражена в рис. 2.2.
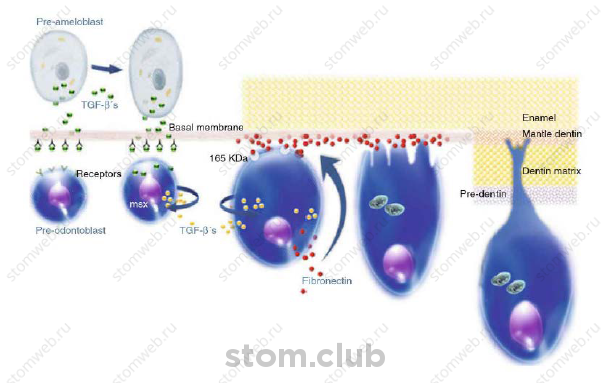
Рис. 2.2. механизм, благодаря которому пульпарные мезенхимальные клетки попадают в перефbрию дентального сосочка и дифференцируются в одонтобласты
Одонтобласты синтезируют дентинный органический матрикс, примыкающий к телу клетки и находящийся вблизи фронта минерализации. Во время периода повышения выработки TGFs, пре-одонтобласты начинают синтезировать фибронектин и выделять мембранные протеины 165 KDa, которые регулируют взаимодействия с фибронектином.
Гомеопротеины msxs, возможно, участвуют в образовании цитоскелета пре-одонтобластов, который играет большую роль в процессе дифференциации в продолговатые клетки, из которых образуются одонтобласты.
Процесс минерализации в основном зависит от активности одонтобластов: они вырабатывают фосфолипиды и алкаин фосфотазу, содержащиеся в везикулах, которые продуцируют кристалы гидроксиапатитов. Минерализация дентинного матрикса неоднородна, со сферической кальцификацией или калькосферитами. В продолжении роста, формированию минерализационных масс вокруг одонтобластного процесса, обеспечивая трубчатый вид дентина (система дентинных каннальцев). Часть дентального сосочка, которая вовлекается в дентин, становится пульпой зуба. Одонтобласты формируют дентин, но в зависимости от этого формируется пульпа. Направление одонтобластов - к центру в сторону к пульпе, и уменьшение внутренего пространства способствует изогнутому контуру этих клеток. Как только сформирован первый слой дентина, клетки внутреннего эпителия (пре-амелобласты) удлинняются и дифференцируются в амелобласты, начиная процесс продуцирования эмалевого органического матрикса, который минерализуется практически мгновенно.
Как только дентин сформирован, большинство цервикальных клеток внутреннего эпителия эмалевого органа становятся пре-аменобластами, - действие, которое происходит от резцово (от клыковой) к цервикальной зоне. Когда формирование дентина приближается к цервикальной петле, клетки внутренего и наружного эпителия эмалевого органа распространяются из петли, формируя двойной слой клеток, также известных как корневая эпителиальная оболочка Гертвига (Hertwig). Расширение оболочки следует за формированием радикулярного дентина. Клетки дентального фолликула приближаются к наружному слою оболочки и дифференцируются в цеменобласты, и начинают продуцировать цементный органический матрикс; фоликул также продуцирует периодонтальную связку и альвеолярную кость. Здесь ннаходится открытая граница эпителиального слоя, эпителиальная диафрагма, которая медленно закрывается с формированием корня (рис. 2.3). пока апекс корня не сформирован до конца, здесь находится дентальный сосочек, состоящий из эктомезинхимальных клеток. Это имеет клиническое значение, потому что часть клеток остается живыми после некроза пульпы. В этом специфическом состоянии возможно продолжение апексогенеза или формирование корневого апекса дентином. Когда происходит резкое снижение числа эктомезинхимальных клеток в дентальном сосочке, зуб может продолжать апексификацию, индуцированную внутриканальным содержимым.
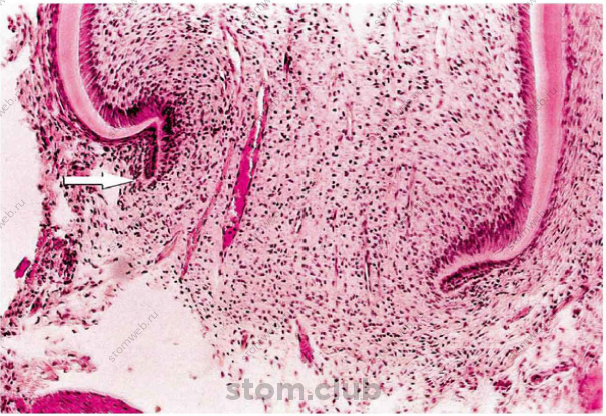
Рис. 2.3 Гистологический аспект формирования апекса. Оболочка Гертвига, заполненная эктомезинхимальными клетками сосочка, просматривается слева
Пульпа зуба
Пульпа зуба – специализированная соединительная ткань между твердыми стенками минерализованных тканей (дентин, эмаль, цемент). Пульпа зуба контактирует с окружающей средой зуба через апикальное отверстие, канал, и/или латеральные каналы, соединяющие пульпу с окружающей средой, таким образом питательные вещества проникают через маленькие отвестия и канал из кровотока.
Рыхлая соединительная ткань формирует строму (питательная поддерживающая ткань) и паренхиму (функциональная ткань) некоторых органов человеческого тела. В пульпе рыхлая соединительная ткань формирует и строму, и паренхиму одновременно, поскольку она и питает сама себя, и дентин, и продуцирует дентин. При продуцировании дентина, пульпа остается замкнутой внутри центральной части зуба, разделяясь на коронковую и корневую части. В однокорневом зубе коронковая и корневая пульпа смежны, но во многокорневых зубах дно пульпарной камеры имеет явные различия: корнковая пульпа богата клетками и экстраклеточным матриксом, в то время как корневая пульпа имеет больше волокон, а сосудисто-нервные пучки более концетрированы, с меньшим количеством анастамозов (Рис. 2.4)
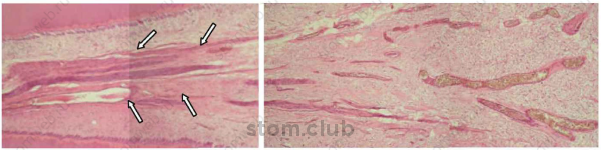
Рис. 2.4 Срез, выполненный из здорового человеческого зуба, показывающий корневые (слева) и коронковые (справа) участки пульпарных тканей. Отмечается фиброзная соединительная ткань пульпы с сосудисто-нервным пучком вблизи апикального отверстия (стрелки). Напротив, коронковая пульпа выполнена из рыхлой соединительной ткани с числом кровеносных сосудов. Н/У, 32х
Одонтобласты
Традиционно одонтобласты описываются как клетки, выстилающие переферию пульпарной камеры и продолжающие свои цитоплазматические процессы внутри дентинных канальцев. Эти клетки имеют несколько мест соединения, которые обеспечивают внутриклеточное взаимодействие и позволяют клеткам сохранять определенное положение друг к другу. Впульпе недавнопрорезавшихся постоянных зубов прослеживаются определенные области. Безклеточная зона локализуется сразу под слоем одонтобластов и состоит из массивного сплетения безмиелиновых нервов и кровеносных капиляров. Богатая клетками зона, которая представлена числом недифференцированных мезенхимальных клеток, наблюдается рядом с безклеточной зоной. Центр пульпы зуба в основном состоит из кровеносных сосудов и нервов, которые окружены большой областью экстраклеточного матрикса. Во временных зубах сходная морфология пульпы, но зоны не так хорошо выражены (рис. 2.5 a,b).
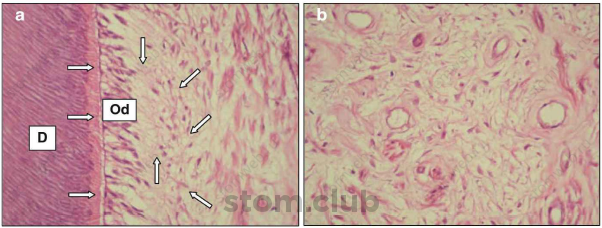
Рис. 2.5 (а) Срезы, полученные из здоровых временных зубов. Отмечается присутствие трубчатого дентина (D), предентина (горизонтальные стрелки), слоя одонтобластов (косые стрелки), в центре пульпы. Н/Е, 160х. (b) Центр пульпарных тканей содержит число кровеносных сосудов и нервов, которые окружены большой областью экстрацелюлярного матрикса. Н/У, 160х
Не смотря на то, что это описание корректно отражает процессы во время активного дентиногенеза, сейчас принято считать, что размер одонтобластов и состав их цитоплазматических органелл варируется в течение их жизненного цикла и очень зависит от их функциональной активности. Взаимосвязь между величиной одонтобластов и их секреторной активностью может отражаться в их размере в коронковой и корневой частях, и можно проследить их различный размер в этих двух разных областях зуба.
Одонтобласты – высокоспециализированные клетки, и служат для формирования дентина. В ходе их цитоплазматического процесса в дентинных канальцах, эти клетки составляют главную часть дентино-пульпарного комлекса. Когда этот комплекс повреждается из-за болезни или трения, или из-за оперативных процедур, он реагирует в попытке защитить ткани пульпы.
Структура и состав дентина
Дентин – наиболее минерализованный компонент зуба. Он на 70% состоит из неорганических кристаллов (гидроксиапатита), 20% - колагеновых волокон и других протеинов, и на 10% - из воды (все в %объема). Дентин классифицируется как первичный, вторичный, и третичный, согласно времени образования и гистологическим характеристикам тканей.